Частично отредактированный машинный перевод заявки на изобретение: Lang P,
Steines D, Bouadi H, Miller D. Minimally invasive joint implant with
3-dimensional geometry matching the articular surfaces. US20040133276A1 (Минимально
инвазивный имплантат сустава с трехмерной геометрией, соответствующей суставным
поверхностям, 2004). Материал представлен
для общего сведения. Оригинал на английском языке доступен по ссылке: 2004LangP_MillerD.
Изобретатели: Филипп Ланг, Дэниел Стайнс, Хасен Буади, Дэвид Миллер, Барри Линдер, Сесили Снайдер
Текущий правопреемник: Conformis Inc
Минимально
инвазивный имплантат сустава с трехмерной геометрией, соответствующей суставным
поверхностям
Филипп Ланг, Дэниел Стайнс, Хасен Буади, Дэвид Миллер, Барри Линдер, Сесили
Снайдер
Аннотация
Это изобретение
направлено на ортопедические имплантаты и системы. Изобретение также относится
к способам проектирования, изготовления, моделирования и имплантации
имплантатов, а также к хирургическим инструментам и наборам, используемым с
ними. Имплантаты проектируются путем анализа суставной поверхности, подлежащей
коррекции, и создания устройства с анатомической или почти анатомической
посадкой; или выбора предварительно спроектированного имплантата с
характеристиками, которые дают имплантату наилучшее соответствие существующему
дефекту.
Описание
ПЕРЕКРЕСТНАЯ ССЫЛКА
НА СВЯЗАННЫЕ ЗАЯВКИ
[0001]
Эта заявка
претендует на приоритет в США Предварительная заявка на патент 60/416,601,
поданная Филиппом Лангом 7 октября 2002 г. на «Минимально инвазивный имплантат
сустава с трехмерной геометрией, соответствующей суставным поверхностям» и в США
Предварительная заявка на патент 60/467,686, поданная Филиппом Лангом, Дэниелом
Стайнсом, Хасеном Буади, Дэвидом Миллером, Барри Дж. Линдером и Сесили Энн
Снайдер по делу «Имплантаты суставов» 2 мая 2003 г.
ОБЛАСТЬ ИЗОБРЕТЕНИЯ
[0002]
Это изобретение
направлено на ортопедические имплантаты и системы. Имплантаты могут быть
имплантатами суставов и/или интерпозиционными имплантатами суставов.
Изобретение также относится к способам проектирования, изготовления,
моделирования и имплантации имплантатов, а также к хирургическим инструментам и
наборам, используемым с ними. Это изобретение также относится к
саморасширяющемуся ортопедическому имплантату, поддающемуся артроскопической
вставке и изменению профиля. Наконец, это изобретение относится к имплантатам
суставов, которые имеют такую форму, что имплантаты восстанавливают
нормальную или близкую к нормальной трехмерную геометрию сустава или
выравнивание и облегчают движение сустава, которое превышает от 60 до 99,9%
нормального диапазона движения для сустава и которые способны выдерживать до
100% нормальной силы сдвига, действующей на сустав во время движения.
ПРЕДЫСТОРИЯ
ИЗОБРЕТЕНИЯ
[0003]
Существуют различные
типы хрящей, например, гиалиновый хрящ и фиброзный хрящ. Гиалиновый хрящ находится
на суставных поверхностях костей, например, в суставах, и отвечает за
обеспечение плавного скользящего движения, характерного для подвижных суставов.
Суставной хрящ прочно прикреплен к подлежащим костям и обычно имеет толщину
менее 5 мм в суставах человека, со значительными вариациями в зависимости от
сустава и, в частности, от места внутри сустава. Кроме того, суставной хрящ
является аневральным, аваскулярным и алимфатическим. У взрослых людей этот хрящ
получает питание посредством двойной диффузионной системы через синовиальную
мембрану и через плотный матрикс хряща, чтобы достичь хондроцита, клетки,
которые находятся в соединительной ткани хряща.
[0004]
Взрослый хрящ имеет
ограниченную способность к восстановлению; таким образом, повреждение хряща,
вызванное болезнью, такой как ревматоидный артрит и/или остеоартрит, или
травмой, может привести к серьезной физической деформации и истощению. Кроме
того, по мере старения человеческого суставного хряща его растяжимые свойства
изменяются. Таким образом, растяжимая жесткость и прочность взрослого хряща
заметно снижаются с течением времени в результате процесса старения.
[0005]
Например,
поверхностная зона коленного суставного хряща демонстрирует увеличение
прочности на разрыв до третьего десятилетия жизни, после чего она заметно
снижается с возрастом, поскольку на суставной поверхности происходит
обнаруживаемое повреждение коллагена II типа. Глубокая зона хряща также
демонстрирует прогрессирующее снижение прочности на разрыв с увеличением
возраста, хотя содержание коллагена, по-видимому, не уменьшается. Эти
наблюдения указывают на то, что существуют изменения в механической и,
следовательно, структурной организации хряща с возрастом, которые, если они
достаточно развиты, могут предрасполагать хрящ к травматическому повреждению.
[0006]
Обычно серьезные
повреждения или потеря хряща лечатся путем замены сустава протезным материалом,
например, силиконом, например, для косметического ремонта, или подходящими
металлическими сплавами. См., например, патент США № 6,383,228, выданный Schmotzer
7 мая 2002 г.; патент США № 6,203,576, выданный Afriat, et al., выданный 20
марта 2001 г.; патент США № 6,126,690, выданный Ateshian et al., выданный 3
октября 2000 г. Имплантация этих протезных устройств обычно связана с потерей
подлежащей ткани и кости без восстановления полной функции, допускаемой
исходным хрящом, и, в случае некоторых устройств, серьезные долгосрочные
осложнения, связанные с потерей значительного количества ткани и кости, могут
включать инфекцию, остеолиз, а также ослабление имплантата.
[0007]
Как можно понять,
артропластика суставов является высокоинвазивной и требует хирургической
резекции всей или большей части суставной поверхности одной или нескольких
костей, участвующих в восстановлении. Обычно при этих процедурах костномозговое
пространство довольно широко рассверливается, чтобы вместить стержень протеза в
кость. Рассверливание приводит к потере костной ткани пациента, и со временем
остеолиз часто приводит к расшатыванию протеза. Кроме того, область, где
имплантат и костный партнер со временем деградируют, требуя в конечном итоге
замены протеза. Поскольку костная ткань пациента ограничена, количество
возможных операций по замене также ограничено для артропластики суставов.
Короче говоря, в течение 15–20 лет, а в некоторых случаях даже более коротких
периодов времени, у пациента могут закончиться терапевтические возможности, что
в конечном итоге приведет к болезненному, нефункциональному суставу.
[0008]
Использование
матриц, тканевых каркасов или других носителей, имплантированных с клетками
(например, хондроцитами, предшественниками хондроцитов, стромальными клетками,
мезенхимальными стволовыми клетками и т. д.), также было описано как
потенциальное лечение для восстановления хряща. См. также Международные
публикации WO 99/51719, Fofonoff, опубликованная 14 октября 1999 г.; WO
01/91672, Simon et al., опубликованная 6 декабря 2001 г.; и WO 01/17463, Mansmann,
опубликованная 15 марта 2001 г.; и патент США № 6,283,980 B1, Vibe-Hansen, et al.,
выданный 4 сентября 2001 г.; патент США № 5,842,477, Naughton, et al., выданный
1 декабря 1998 г.; Патент США № 5,769,899, выданный Schwartz 23 июня 1998 г.;
Патент США № 4,609,551, выданный Caplan et al., 2 сентября 1986 г.; Патент США
№ 5,041,138, выданный Vacanti et al., 20 августа 1991 г.; Патент США №
5,197,985, выданный Caplan et al., 30 марта 1993 г.; Патент США № 5,226,914,
выданный Caplan, et al., 13 июля 1993 г.; Патент США № 6,328,765, выданный Hardwick
et al., 11 декабря 2001 г.; Патент США № 6,281,195, выданный Rueger et al. 28
августа 2001 г.; и патент США № 4,846,835, выданный Grande 11 июля 1989 г.
Однако клинические результаты с биологическими замещающими материалами, такими
как системы аллотрансплантатов и аутотрансплантатов и тканевые каркасы, были
неопределенными, поскольку большинство этих материалов не могут достичь
морфологического расположения или структуры, аналогичной или идентичной
нормальной, свободной от заболеваний человеческой ткани, которую они призваны
заменить. Более того, механическая прочность этих биологических замещающих
материалов остается неопределенной.
[0009]
Патент США №
6,206,927, выданный Fell, et al. 21 марта 2001 г., и патент США № 6,558,421,
выданный Fell, et al. 6 мая 2003 г., раскрывают хирургически имплантируемый
коленный протез, не требующий резекции кости. Этот протез описывается как
имеющий в значительной степени эллиптическую форму с одним или несколькими
прямыми краями. Соответственно, эти устройства не предназначены для
существенного соответствия фактической форме (контуру) оставшегося хряща in vivo
и/или подлежащей кости. Таким образом, интеграция имплантата может быть
чрезвычайно затруднена из-за различий в толщине и кривизне между окружающим
хрящом пациента и/или подлежащей субхондральной костью и протезом.
[0010]
Таким образом,
сохраняется потребность в системе и методе воспроизведения естественной
географии сустава с использованием одной или нескольких частей имплантата,
которые можно имплантировать с использованием минимально инвазивных методов, а
также инструментов для выполнения таких ремонтов, а также имплантатов и
методов, которые воссоздают естественные или почти естественные трехмерные
геометрические соотношения между двумя суставными поверхностями сустава.
КРАТКОЕ ОПИСАНИЕ
ИЗОБРЕТЕНИЯ
[0011]
Настоящее
изобретение обеспечивает способы и композиции для восстановления суставов, в
частности, устройства и имплантаты, полезные для восстановления суставного
хряща и для облегчения интеграции широкого спектра материалов для
восстановления хряща и кости в субъекта. Среди прочего, описанные здесь методы
позволяют производить устройства, которые в значительной степени или полностью
соответствуют контуру основного хряща и/или кости конкретного субъекта и/или
других суставных структур. Кроме того, устройства также предпочтительно в
значительной степени или полностью соответствуют форме (размеру) хряща. Когда
форма (например, размер, толщина и/или кривизна) поверхности суставного хряща
анатомически или почти анатомически соответствует неповрежденному хрящу,
исходному хрящу субъекта и/или основной кости, успех восстановления повышается.
[0012]
Материал для
восстановления может быть сформирован до имплантации, и такое формирование
может быть основано, например, на электронных изображениях, которые
предоставляют информацию относительно кривизны или толщины любого «нормального»
хряща, окружающего дефект или область больного хряща, и/или о кривизне кости,
лежащей под дефектом или областью больного хряща или окружающей его, а также
кости и/или хряща, составляющих противоположную сопрягаемую поверхность для
сустава.
[0013]
Настоящее
изобретение, среди прочего, обеспечивает минимально инвазивные методы частичной
замены суставов. Методы могут привести к незначительной или нулевой потере
костной массы в результате процедуры. Кроме того, описанные здесь методы
помогают восстановить целостность суставной поверхности путем достижения
анатомического или почти анатомического соответствия между имплантатом и
окружающим или смежным хрящом и/или субхондральной костью.
[0014]
В большинстве
случаев подвижность восстановленного сустава будет составлять от 60 до 99,9% от
нормальной подвижности. Диапазон движения улучшается до 85-99,9%, более
предпочтительно от 90 до 99,9%, наиболее предпочтительно от 95 до 99,9% и в
идеале от 98 до 99,9%.
[0015]
Кроме того, разрезы,
необходимые для имплантации устройств изобретения, как правило, составляют
менее 50% разреза, необходимого для имплантации имеющихся в настоящее время
имплантатов. Например, полная замена коленного сустава обычно использует разрез
от 6 до 12 дюймов (15-30 см), в то время как однокомпонентная замена коленного
сустава требует разреза в 3 дюйма (7 см). Имплантат согласно этому изобретению,
предназначенный для восстановления большеберцовой поверхности, требует всего
лишь разреза в 3 см (приблизительно 1,5 дюйма), в то время как комбинация
имплантатов для восстановления как большеберцовой поверхности, так и мыщелков
бедренной кости требует разреза в 3 дюйма (7 см). В другом примере традиционная
операция по замене тазобедренного сустава требует одного разреза от 6 до 12
дюймов (15-30 см) или в менее инвазивной технике двух разрезов по 1,5-4 дюйма
(3-9,5 см). Имплантат согласно данному изобретению, предназначенный для
восстановления вертлужной впадины, требует одного разреза длиной от 1,5 дюймов
(3 см) до 6 дюймов (30 см), в зависимости от того, требуется ли коррекция одной
или двух поверхностей.
[0016]
Преимущества
настоящего изобретения могут включать, но не ограничиваются, (i)
индивидуализацию восстановления суставов для отдельного пациента (например,
специфическая для пациента конструкция или решение), тем самым повышая
эффективность и уровень комфорта после процедуры восстановления; (ii)
устранение необходимости для хирурга измерять дефект, который будет
восстановлен интраоперационно в некоторых вариантах реализации; (iii) устранение
необходимости для хирурга формировать материал во время процедуры имплантации;
(iv) предоставление методов оценки кривизны или формы материала для
восстановления на основе изображений кости, хряща или ткани или на основе
методов интраоперационного зондирования; (v) предоставление методов
восстановления суставов с минимальной или, в некоторых случаях, без потери
костной ткани; и (vi) улучшение послеоперационной конгруэнтности суставов.
[0017]
Таким образом, в
настоящем документе описывается разработка и применение материала для
восстановления суставов, который более точно соответствует дефекту (например,
месту имплантации) и, соответственно, обеспечивает улучшенное восстановление
сустава.
[0018]
Как могут оценить
специалисты в данной области, описан имплантат, который является
интерпозиционным суставным имплантатом, имплантатом, соответствующим дефекту
хряща, имплантатом, соответствующим хрящу, и/или имплантатом, соответствующим
субхондральной кости. Имплантат имеет верхнюю поверхность и нижнюю поверхность.
Верхняя поверхность противостоит первой суставной поверхности сустава, а нижняя
поверхность противостоит второй суставной поверхности сустава, и далее, по
крайней мере, одна из верхней или нижней поверхностей имеет трехмерную форму,
которая по существу соответствует форме одной из первой и второй суставных
поверхностей. Имплантат подходит для размещения в любом суставе, включая
колено, бедро, плечо, локоть, запястье, палец руки, палец ноги и лодыжку.
Верхняя поверхность и нижняя поверхность имплантата обычно имеют трехмерную
форму, которая по существу соответствует форме по крайней мере одной из
суставной поверхности, к которой примыкает верхняя поверхность имплантата, и
нижней поверхности суставной поверхности, к которой примыкает имплантат.
Имплантат рассчитан на толщину дефекта хряща у пациента или его часть, обычно
от 65% до 99,9%.
[0019]
Имплантат может быть
изготовлен из различных подходящих материалов, включая биосовместимые
материалы, металлы, металлические сплавы, биологически активные материалы,
полимеры и т. п. Кроме того, имплантат может быть изготовлен из множества
материалов, включая покрытия.
[0020]
Имплантат может
также иметь механизм для прикрепления к суставу. Подходящие механизмы прикрепления
включают гребни, штифты, штифты, поперечины, зубы и выступы. Могут быть
предусмотрены дополнительные механизмы для стабилизации сустава, такие как
гребни, губы и утолщение вдоль всей или части периферической поверхности.
[0021]
Имплантат также
может быть спроектирован таким образом, чтобы иметь два или более компонентов.
Эти компоненты могут быть выполнены как единое целое, неделимо, взаимосвязанно
и взаимозависимо в зависимости от желаемой функциональности. В случае с
несколькими компонентами компоненты, контактирующие с суставом, могут быть
спроектированы так, чтобы входить в зацепление с суставом скользящим или
вращательным способом, или в их комбинации. В качестве альтернативы любой или
оба компонента, контактирующие с суставом, могут быть закреплены на суставе.
Любые дополнительные компоненты могут быть выполнены как единое целое,
неделимо, взаимосвязанно или взаимозависимо с любым другим компонентом, с
которым они взаимодействуют.
[0022]
Каждый компонент
имплантата или сам имплантат может иметь форму, сформированную по его периметру
или периметру, которая является круглой, эллиптической, яйцевидной,
почковидной, в значительной степени круглой, в значительной степени
эллиптической, в значительной степени яйцевидной и в значительной степени почковидной.
Кроме того, каждый компонент имплантата или сам имплантат может иметь форму
поперечного сечения, которая является сферической, полусферической,
асферической, выпуклой, вогнутой, в значительной степени выпуклой и в
значительной степени вогнутой.
[0023]
Конструкция
имплантата позволяет проводить имплантацию через разрез размером 10 см или
меньше. Кроме того, имплантат предназначен для восстановления диапазона
движения сустава до 80–99,9% от нормального движения сустава.
[0024]
Имплантат или любой
его компонент может иметь различные формы, так что периферия имплантата может
иметь большую толщину, чем центральная часть имплантата. В качестве
альтернативы имплантат или любой его компонент может быть спроектирован таким
образом, что центральная часть имплантата будет иметь большую толщину, чем
периферия. Если смотреть на имплантат с нескольких направлений, таких как
передняя часть, задняя часть, боковая часть и медиальная часть, имплантат или
любой его компонент может иметь толщину вдоль задней части устройства, которая
равна или больше толщины по крайней мере одной из боковой, медиальной и
передней частей имплантата. В качестве альтернативы имплантат или любой его
компонент может иметь толщину вдоль задней части устройства, которая равна или
меньше толщины по крайней мере одной из боковой, медиальной и передней частей
имплантата. В еще одной альтернативе имплантат или любой его компонент может
иметь толщину вдоль медиальной части устройства, которая равна или меньше
толщины по крайней мере одной из передней части, задней части и боковой части.
В другой альтернативе имплантат может иметь толщину вдоль медиальной части
устройства, которая равна или больше толщины по крайней мере одной из передней
части, задней части и боковой части.
[0025]
Процедуры по восстановлению
сустава с использованием имплантата, описанные ниже, включают этап
артроскопической имплантации имплантата, имеющего верхнюю и нижнюю поверхности,
где по крайней мере одна из верхней или нижней поверхностей имеет трехмерную
форму, которая в значительной степени соответствует форме суставной
поверхности. Изображение может быть проанализировано до имплантации. Обычно
изображение представляет собой МРТ, КТ, рентген или их комбинации.
[0026]
Способ изготовления
имплантата согласно настоящему изобретению включает: определение трехмерных
форм одной или нескольких суставных поверхностей сустава; и изготовление
имплантата, имеющего верхнюю поверхность и нижнюю поверхность, при этом верхняя
поверхность и нижняя поверхность противостоят первой и второй суставным
поверхностям сустава и, кроме того, при этом по крайней мере одна из верхней
или нижней поверхностей в значительной степени соответствует трехмерной форме
суставной поверхности.
[0027]
Кроме того,
настоящее изобретение обеспечивает новые устройства и способы замены части
(например, пораженной области и/или области, немного большей, чем пораженная
область) сустава (например, хряща и/или кости) имплантационным материалом, где
имплант достигает анатомического или почти анатомического соответствия по крайней
мере одной поверхности окружающих структур и тканей и восстанавливает
подвижность сустава до 60-99,9% от нормального диапазона движения для сустава.
Кроме того, имплантаты могут выдерживать до 100% силы сдвига, оказываемой на
сустав во время движения. В случаях, когда устройства и/или методы включают
элемент, связанный с подлежащей суставной костью, изобретение также
обеспечивает, чтобы связанный с костью элемент мог достигать анатомического или
почти анатомического выравнивания с субхондральной костью. Изобретение также
позволяет подготовить место имплантации одним разрезом. Эти устройства могут
быть интерпозиционными. Устройства могут быть однокомпонентными,
двухкомпонентными или иметь несколько компонентов.
[0028]
Способ изобретения
включает этапы (a) измерения одного или нескольких измерений (например, толщины
и/или кривизны и/или размера) предполагаемого места имплантации или размеров
области, окружающей предполагаемое место имплантации; и (b) предоставления
замены хряща или материала, который соответствует измерениям, полученным на
этапе (a). В определенных аспектах этап (a) включает измерение толщины хряща,
окружающего предполагаемое место имплантации, и измерение кривизны хряща,
окружающего предполагаемое место имплантации. Альтернативно, этап (a) может
включать измерение размера предполагаемого места имплантации и измерение
кривизны хряща, окружающего предполагаемое место имплантации; или измерение
толщины хряща, окружающего предполагаемое место имплантации, измерение размера
предполагаемого места имплантации и измерение кривизны хряща, окружающего
предполагаемое место имплантации; или реконструкцию формы здоровой поверхности
хряща в предполагаемом месте имплантации; или измерение размера предполагаемого
места имплантации и/или измерение кривизны или геометрии субхондральной кости в
предполагаемом месте имплантации или вокруг него. Кроме того, толщина, кривизна
или геометрия поверхности оставшегося хряща в месте имплантации могут быть
измерены и могут, например, сравниваться с толщиной, кривизной или геометрией
поверхности окружающего хряща. Это сравнение может быть использовано для более
точного определения формы замены хряща или материала.
[0029]
Размеры замещающего
материала могут быть выбраны после интраоперационных измерений, например,
измерений, выполненных с использованием методов визуализации, таких как
ультразвук, МРТ, КТ, рентгеновское изображение, полученное с помощью
рентгеновского красителя и флюороскопическое изображение. Механический зонд (с
возможностью визуализации или без нее) также может быть использован для
выбранных размеров, например, ультразвуковой зонд, лазер, оптический зонд, зонд
для индентирования и деформируемый материал.
[0030]
Одно или несколько
имплантируемых устройств включают трехмерное тело. В колене имплант может
использоваться в одном (однокамерном) или нескольких (многокамерном) отсеках. В
колене имплант не имеет эллиптической формы, а следует трехмерной геометрии
суставного хряща, субхондральной кости и/или внутрисуставных структур.
Имплантат имеет пару противолежащих граней. Контуры одной грани импланта
совпадают или в значительной степени совпадают с контуром подлежащего хряща
и/или кости; в то время как контур противолежащей грани импланта создает
поверхность для сопряженной суставной поверхности для взаимодействия. Например,
поверхность противолежащей грани может быть спроецирована с помощью
моделирования для оптимизации поверхности для сопряжения с суставом. Кроме
того, противостоящие грани могут быть соединены с помощью закругленного
интерфейса. Интерфейс также может выходить за пределы суставной поверхности.
Имплантаты изобретения также могут быть саморасширяющимися и поддаваться
артроскопической вставке.
[0031]
Каждая грань
устройства не обязательно однородна по размеру. Длина D по одной оси, взятая в
любой заданной точке, является переменной вдоль этой оси. Аналогично длина 2D
по второй оси (перпендикулярно первой оси) также является переменной вдоль этой
оси. Соотношение между любой длиной D по первой оси и любой длиной D по второй
оси может иметь любое соотношение, подходящее для корректируемой физической
анатомии, и будет оценено специалистами в этой области.
[0032]
Как будет понятно
специалистам в данной области, любой из имплантируемых протезов суставов,
описанных в настоящем документе, может включать несколько (например, две или
более частей) компонентов корпуса, которые могут входить в зацепление
(например, скользящим образом) и/или разделяться без отступления от объема
изобретения. Например, может быть предусмотрен двухкомпонентный компонент, где
каждый компонент имеет поверхность, контур которой соответствует, частично или
в значительной степени, подлежащему хрящу и/или кости. В некоторых вариантах
осуществления противоположные поверхности компонентов, которые могут входить в
зацепление, изогнуты. Кривизна может быть выбрана аналогичной или зеркальной по
крайней мере одной суставной поверхности для этого сустава. В других вариантах
осуществления противоположные поверхности компонентов, которые могут входить в
зацепление, являются плоскими. В других вариантах осуществления противоположные
поверхности компонентов, которые могут входить в зацепление, представляют собой
комбинацию плоских и изогнутых. Противоположные поверхности компонентов,
которые могут входить в зацепление, также могут быть неровными. В этом случае
они предпочтительно спроектированы для сопряжения друг с другом по крайней мере
в одном или нескольких положениях.
[0033]
В любом из описанных
здесь методов замещающий материал может быть выбран (например, из уже
существующей библиотеки систем восстановления). Таким образом, замещающий
материал может быть изготовлен до, во время или после операции. Кроме того, в
любом из описанных здесь методов замещающий материал может быть также
сформирован с использованием соответствующих методов, известных в данной
области техники; либо до операции, либо во время операции, либо после операции.
Методы включают: вручную, автоматически или с помощью машины; с использованием
механической абразивной обработки, включая полировку, лазерную абляцию,
радиочастотную абляцию, экструзию, инъекцию, формование, компрессионное
формование и/или методы машинной обработки или тому подобное. Наконец,
имплантаты могут содержать один или несколько биологически активных материалов,
таких как лекарственные средства, клетки, бесклеточный материал,
фармакологические агенты, биологические агенты и тому подобное.
[0034]
Изобретение включает
способ восстановления хряща у субъекта, способ, включающий этап имплантации
материала для восстановления хряща, приготовленного в соответствии с любым из
описанных здесь способов. Имплантация обычно является артроскопической и может
быть выполнена через относительно небольшой разрез.
[0035]
Изобретение также
обеспечивает способ определения кривизны суставной поверхности, способ включает
этап интраоперационного измерения кривизны суставной поверхности с
использованием механического зонда или хирургической механической навигационной
системы. Суставная поверхность может включать хрящ и/или субхондральную кость.
Механический зонд (с возможностью визуализации или без нее) может включать,
например, ультразвуковой зонд, лазер, механическую руку (такую как титановая
рука FARO), оптический зонд и/или деформируемый материал или устройство.
[0036]
Для облегчения
имплантации устройств можно использовать различные инструменты. Инструменты
представляют собой направляющие, которые помогают оптимально расположить
устройство относительно суставной поверхности. Конструкция инструментов и
направляющих для использования с устройствами вытекает из конструкции
устройства, подходящего для конкретного сустава. Инструменты могут включать
пробные имплантаты или хирургические инструменты, которые частично или в
значительной степени соответствуют месту имплантации или полости сустава.
[0037]
Любая из описанных
здесь систем восстановления или протезов (например, внешняя поверхность) может
содержать полимерный материал или жидкий металл. Полимерный материал может быть
прикреплен к металлу или металлическому сплаву. Полимерный материал может быть
введен инъекцией и, например, быть самозатвердевающим или затвердевать при
воздействии химического вещества, энергетического луча, источника света,
ультразвука и других. Кроме того, любая из описанных здесь систем или протезов
может быть адаптирована для получения инъекций, например, через отверстие во
внешней поверхности материала для замены хряща (например, отверстие во внешней
поверхности заканчивается множеством отверстий на поверхности кости). Костный
цемент, терапевтические средства и/или другие биоактивные вещества могут быть
введены через отверстие(я). В некоторых вариантах реализации может быть
желательно ввести костный цемент под давлением на суставную поверхность или
субхондральную кость или костный мозг, чтобы добиться пропитки частей места
имплантации костным цементом. Кроме того, любая из описанных здесь систем
восстановления или протезов может быть закреплена в костном мозге или в самой
субхондральной кости. Одно или несколько закрепляющих расширений (например,
штифты и т. д.) могут проходить через кость и/или костный мозг.
[0038]
В некоторых
вариантах система замены хряща может быть имплантирована без нарушения
субхондральной кости или с использованием лишь нескольких штифтов или якорей,
проходящих в субхондральную кость или через нее. Преимущество этой методики
заключается в том, что она позволяет избежать будущего «оседания» имплантата и
остеолиза с последующим суставным несоответствием или ослаблением имплантата
или другими осложнениями.
[0039]
Как будет понятно
специалистам в этой области, подходящими суставами являются колено, плечо,
бедро, позвонки, межпозвоночные диски, локоть, голеностоп, запястье, пальцы,
запястно-пястные, суставы средней части стопы и передней части стопы, и это лишь
некоторые из них. Описанные методы также не ограничиваются суставами,
встречающимися у людей, но могут быть распространены на суставы любого
млекопитающего.
[0040]
Эти и другие
варианты осуществления настоящего изобретения будут очевидны специалистам в
данной области в свете раскрытия информации в настоящем документе.
КРАТКОЕ ОПИСАНИЕ
ЧЕРТЕЖЕЙ
[0041]
ФИГ. 1 А представляет
собой блок-схему метода оценки сустава, нуждающегося в восстановлении, согласно
изобретению, при котором существующая поверхность сустава не изменяется или
существенно не изменяется до получения выбранного имплантата. РИС.
1Бпредставляет собой блок-схему метода оценки сустава, нуждающегося в ремонте,
согласно изобретению, при котором существующая поверхность сустава остается
неизменной или существенно неизменной до проектирования имплантата, подходящего
для выполнения ремонта.
[0042]
РИС. 2 представляет
собой воспроизведение трехмерной карты толщины суставного хряща дистального
отдела бедренной кости. Трехмерные карты толщины могут быть получены, например,
из данных УЗИ, КТ или МРТ. Темные отверстия в субстанциях хряща указывают на области
потери хряща на всю толщину.
[0043]
ФИГ. 3 А иллюстрирует
пример диска Пласидо с концентрически расположенными кругами света. РИС. 3Б иллюстрирует
пример проекции диска Пласидо на поверхность фиксированной кривизны.
[0044]
На ФИГ. 4 показано
отражение, возникающее в результате проекции концентрических кругов света (диск
Пласидо) на каждый мыщелок бедренной кости, демонстрирующее влияние изменения
контура поверхности на отраженные круги.
[0045]
На ФИГ. 5 показан
пример двухмерной топографической карты с цветовой кодировкой нерегулярно
изогнутой поверхности.
[0046]
На ФИГ. 6 показан
пример трехмерной топографической карты с цветовой кодировкой нерегулярно
изогнутой поверхности.
[0047]
ФИГ. 7 А-Б представляют
собой блок-схемы метода оценки состояния сустава, нуждающегося в
восстановлении, согласно изобретению, при котором существующая поверхность
сустава изменяется до установки имплантата.
[0048]
ФИГ. 8 А представляет
собой перспективный вид суставного имплантата изобретения, подходящего для
имплантации в большеберцовое плато коленного сустава. РИС. 8Бпредставляет собой
вид сверху имплантата ФИГ. 8.А. РИС. 8Спредставляет собой поперечное сечение
имплантата, представленного на ФИГ. 8.Бвдоль линий CC, показанных на ФИГ. 8Б.
РИС. 8Дпредставляет собой поперечное сечение по линиям DD, показанным на ФИГ.
8.Б. РИС. 8Эпредставляет собой поперечное сечение по линиям EE, показанным на
ФИГ. 8.Б. РИС. 8Фпредставляет собой вид сбоку имплантата на ФИГ. 8.А. РИС.
8Гпредставляет собой поперечное сечение имплантата, представленного на ФИГ.
8.Апоказано имплантированное изображение, взятое вдоль плоскости, параллельной
сагиттальной плоскости. РИС. 8ЧАСпредставляет собой поперечное сечение
имплантата, представленного на ФИГ. 8.А показан имплантированный, взятый вдоль
плоскости, параллельной коронарной плоскости. РИС. 8япредставляет собой
поперечное сечение имплантата, представленного на ФИГ. 8.А показано
имплантированное изображение, взятое вдоль плоскости, параллельной аксиальной
плоскости. РИС. 8Дж.показан имплантат немного большего размера, который
простирается ближе к кости медиально (к краю большеберцового плато), а также
спереди и сзади. РИС. 8Кпредставляет собой вид сбоку альтернативного варианта
реализации имплантата сустава, представленного на ФИГ. 8.А показывающий якорь.
РИС. 8Лпредставляет собой вид снизу альтернативного варианта реализации
имплантата сустава, представленного на ФИГ. 8.А показывающий якорь. РИС.
8МиНпроиллюстрированы альтернативные варианты двухкомпонентного имплантата: вид
спереди и вид сбоку.
[0049]
ФИГ. 9 А и Б представляют
собой перспективные виды суставного имплантата, пригодного для использования на
мыщелке бедренной кости с нижней и верхней точек обзора поверхности
соответственно. РИС. 9Спредставляет собой вид сбоку имплантата ФИГ. 9.А. РИС.
9ДФИГ. 9 – вид нижней поверхности имплантата представляет собой вид верхней
поверхности имплантата и ФИГ. 9Фпредставляет собой поперечное сечение
имплантата. РИС. 9Гпредставляет собой вид верхней поверхности суставного
имплантата, пригодного для использования на обоих мыщелках бедренной кости.
РИС. 9ЧАС представляет собой перспективный вид сбоку имплантата,
представленного на ФИГ. 9.Г.
[0050]
ФИГ. 10 А вид
сбоку вертлужной впадины. РИС. 10Бпредставляет собой повернутый вид
проксимального отдела бедренной кости. РИС. 10Спредставляет собой поперечное
сечение имплантата для тазобедренного сустава, показывающее практически
постоянный радиус.
[0051]
ФИГ. 10 Д представляет
собой поперечное сечение имплантата, аналогичное показанному на ФИГ. 10.С с
круглым краем и асимметричным радиусом.
[0052]
ФИГ. 11 А представляет
собой поперечное сечение имплантата с элементом, простирающимся в fovea capitis
головки бедренной кости. Дополнительные и альтернативные виды в плане показаны
на ФИГ. 11Бимплантат показан в виде полусферы, частичная полусфера РИС. 11Си
рельс ФИГ. 11ДФИГ. 11Эпредставлен вид альтернативного варианта имплантата со
спицевым расположением.
[0053]
ФИГ. 12 А представляет
собой поперечное сечение имплантата с элементом, простирающимся в вертлужную
впадину. РИС. 12Б-Эиллюстрируют различные перспективные виды, на которых
имплантат имеет форму полусферы, частично полусферы, рельса и спицы.
[0054]
ФИГ. 13 А представляет
собой поперечное сечение двухкомпонентного имплантата «мобильного подшипника»,
демонстрирующее двухкомпонентную конструкцию и гладкие сопрягаемые поверхности.
Также показаны виды сверху, демонстрирующие двойные компоненты с двумя
полусферами, одну полусферу с рельсом или рельсоподобным внешним компонентом
(т. е. полусферическую в одном измерении, но не в остальных измерениях), одну
полусферу с рельсовой внутренней структурой, одну полусферу со спицевидным
внутренним компонентом и одну полусферу со спицевидным внешним компонентом.
[0055]
ФИГ. 13 Б-Дж. являются
альтернативными вариантами двухкомпонентного имплантата, где внутренняя
поверхность внешнего компонента имеет выступ, который входит в зацепление с
выемкой на внешней поверхности внутреннего компонента. Также показаны
дополнительные варианты.
[0056]
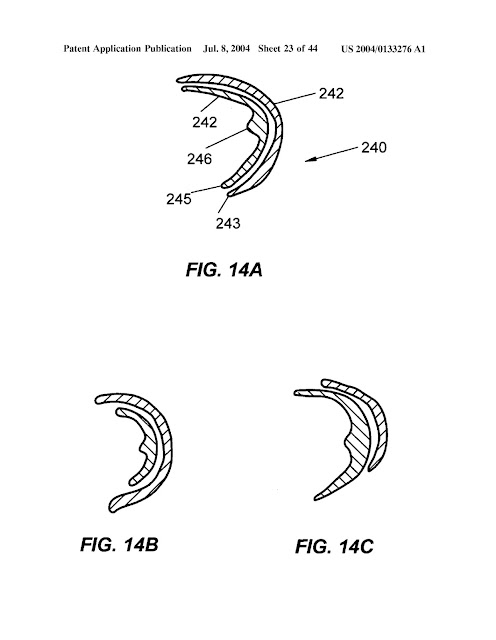
ФИГ. 14 А является
альтернативным вариантом имплантата с элементом, простирающимся в fovea capitis
головки бедренной кости. РИС. 14Би ФИГ. 14Споказаны варианты поперечного
сечения, где один из компонентов образует полусферу, а второй — нет.
[0057]
ФИГ. 15 А представляет
собой поперечное сечение двухкомпонентного имплантата «мобильный подшипник» с
элементом, простирающимся в вертлужную впадину. РИС. 15Би ФИГ. 15Споказаны
варианты поперечного сечения, где один из компонентов образует полусферу, а
второй — нет.
[0058]
ФИГ. 16 А представляет
собой поперечное сечение трехкомпонентного имплантата «мобильный подшипник».
РИС. 16Б-Дпредставляют собой поперечные сечения трехкомпонентного имплантата с
«подвижной опорой», в котором один или несколько компонентов образуют
полусферу, а по крайней мере один другой компонент — нет.
[0059]
ФИГ. 17 А представляет
собой поперечное сечение двухкомпонентного имплантата «мобильный подшипник» с
элементом, простирающимся в вертлужную впадину. РИС. 17Би ФИГ. 17Споказаны
варианты поперечного сечения, где один из компонентов образует полусферу, а
второй — нет.
[0060]
ФИГ. 18 А представляет
собой поперечное сечение двухкомпонентного имплантата «мобильный подшипник» с
элементом, простирающимся в вертлужную впадину. РИС. 18Бвид сверху, показывающий
четыре ребра на верхней части элемента, показанного на ФИГ. 18Апростирающийся в
вертлужную ямку поверх вертлужного компонента.
[0061]
ФИГ. 19 А представляет
собой поперечное сечение двухкомпонентного имплантата «мобильный подшипник» с
элементом, простирающимся в ямку головки бедренной кости. РИС. 19Бпредставляет
собой поперечное сечение двухкомпонентного фиксированного имплантата.
[0062]
ФИГ. 20 А представляет
собой поперечное сечение имплантата с различными радиусами и толщиной для
тазобедренного сустава. РИС. 20Бпредставляет собой поперечное сечение
имплантата с различными радиусами и толщиной для тазобедренного сустава. РИС.
20Спредставляет собой поперечное сечение имплантата с различными радиусами и
толщиной для тазобедренного сустава. РИС. 20Дпредставляет собой поперечное
сечение имплантата для тазобедренного сустава с выступом, простирающимся вниз и
вверх.
[0063]
ФИГ. 21 А представляет
собой фронтальный вид костных структур плечевого сустава, таких как ключица,
лопатка, суставная ямка, акромион, клювовидный отросток и плечевая кость. РИС.
21Бпредставляет собой вид устройства для артропластики, размещенного между
головкой плечевой кости и суставной ямкой. РИС. 21Спредставляет собой косой
фронтальный поперечный разрез устройства для артропластики с плечевой
поверхностью, в значительной степени соответствующей форме головки плечевой
кости, и суставной поверхностью, в значительной степени соответствующей форме
суставной впадины. РИС. 21Дпредставляет собой аксиальный поперечный разрез
устройства для артропластики с плечевой поверхностью, в значительной степени
соответствующей форме головки плечевой кости, и суставной поверхностью, в
значительной степени соответствующей форме суставной впадины. РИС.
21Эпредставляет собой косой фронтальный вид плеча, демонстрирующий суставной
хрящ, а также верхнюю и нижнюю суставную губу. РИС. 21Фпредставляет собой
аксиальный вид плеча, демонстрирующий суставной хрящ и переднюю, и заднюю
суставную губу. РИС. 21Гпредставляет собой косой фронтальный поперечный разрез
устройства для артропластики с плечевой поверхностью, в значительной степени
соответствующей форме головки плечевой кости, и суставной поверхностью, в
значительной степени соответствующей форме гленоида и суставной губы. РИС.
21ЧАСпредставляет собой аксиальный поперечный разрез эндопротеза с плечевой
поверхностью, в значительной степени соответствующей форме головки плечевой
кости, и суставной поверхностью, в значительной степени соответствующей форме
суставной впадины и суставной губы. РИС. 21япредставляет собой косой
фронтальный поперечный разрез устройства для артропластики с плечевой
поверхностью, в значительной степени соответствующей форме головки плечевой
кости, и гленоидной поверхностью, в значительной степени соответствующей форме
гленоида. Показана губа, простирающаяся сверху и/или снизу, что обеспечивает
стабилизацию над гленоидом. РИС. 21Дж.представляет собой аксиальный поперечный
разрез устройства для артропластики с плечевой поверхностью, в значительной
степени соответствующей форме головки плечевой кости, и гленоидной
поверхностью, в значительной степени соответствующей форме гленоида. Показана
губа, простирающаяся вперед и/или назад, что обеспечивает стабилизацию над
гленоидом. РИС. 21Кпредставляет собой косой фронтальный поперечный разрез
двухкомпонентного эндопротеза с «подвижной опорой», у которого плечевая
поверхность в значительной степени соответствует форме головки плечевой кости,
а суставная поверхность в значительной степени соответствует форме суставной
впадины.
[0064]
ФИГ. 21 Л представляет
собой аксиальный поперечный разрез двухкомпонентного «мобильно-несущего»
эндопротеза с плечевой конформной поверхностью, которая соответствует форме
головки плечевой кости, и суставной конформной поверхностью, которая
соответствует форме суставной впадины. РИС. 21Мпредставляет собой
альтернативный вид двухкомпонентного устройства для артропластики с подвижной
опорой, с плечевой конформной поверхностью, которая соответствует форме головки
плечевой кости, и гленоидной конформной поверхностью, которая соответствует
форме гленоида. Устройство имеет выступ на поверхности первого компонента,
который сопрягается с выемкой на поверхности второго компонента для улучшения
движения сустава.
[0065]
ФИГ. 21 Н представляет
собой косой фронтальный поперечный разрез двухкомпонентного «мобильно-несущего»
эндопротеза. РИС. 21Опредставляет собой косой фронтальный поперечный разрез
двухкомпонентного «мобильно-несущего» эндопротеза. РИС. 21ПиВпредставляют собой
поперечные сечения альтернативных вариантов исполнения двойного подвижного подшипникового
устройства, показанного на ФИГ. 21О.
[0066]
ФИГ. 22 представляет
собой косой продольный вид через локтевой сустав, демонстрирующий дистальный
отдел плечевой кости, локтевой отросток и головку лучевой кости. Также показаны
хрящевые поверхности.
[0067]
ФИГ. 23 А представляет
собой продольный вид через лучезапястный сустав, демонстрирующий дистальный
отдел лучевой кости, локтевую кость и несколько костей запястья с установленной
системой артропластики. РИС. 23Бпредставляет собой продольный вид через
лучезапястный сустав, демонстрирующий дистальный отдел лучевой кости, локтевую
кость и несколько костей запястья с установленной системой артропластики. РИС.
23Спредставляет собой продольный вид через лучезапястный сустав,
демонстрирующий дистальный отдел лучевой кости, локтевую кость и несколько
костей запястья с установленной системой артропластики. РИС. 23Дпредставляет
собой продольный вид двухкомпонентного «мобильно-опорного» эндопротезного
устройства, подходящего для запястья. РИС. 23Эпредставляет собой продольный вид
другого двухкомпонентного устройства для артропластики, в данном случае без
губ. РИС. 23Фпредставляет собой продольный вид двухкомпонентного эндопротеза с
«подвижной опорой».
[0068]
ФИГ. 24 представляет
собой сагиттальный вид через палец. Показано устройство для артропластики,
установленное между головкой пястной кости и основанием проксимальной фаланги.
[0069]
ФИГ. 25 А представляет
собой сагиттальный вид через голеностопный сустав, демонстрирующий дистальную
часть большеберцовой кости, таранную кость, пяточную кость и другие кости с
установленной системой артропластики. РИС. 25Бпредставляет собой коронарную
проекцию через голеностопный сустав, демонстрирующую дистальную большеберцовую
кость, дистальную малоберцовую кость и таранную кость. Показано устройство для
артропластики, расположенное между дистальной большеберцовой костью и куполом
таранной кости. РИС. 25Спредставляет собой сагиттальный вид через голеностопный
сустав, демонстрирующий дистальную большеберцовую кость, таранную кость,
пяточную кость и другие кости. Также показаны хрящевые поверхности. Показано
устройство для артропластики, расположенное между дистальной большеберцовой
костью и куполом таранной кости. РИС. 25Дкоронарная проекция через
голеностопный сустав, демонстрирующая дистальную большеберцовую кость,
дистальную малоберцовую кость и таранную кость. Показано устройство для
артропластики, расположенное между дистальной большеберцовой костью и куполом
таранной кости.
[0070]
ФИГ. 26 представляет
собой сагиттальный вид через палец ноги. Показано устройство для артропластики,
установленное между головкой плюсневой кости и основанием проксимальной
фаланги.
[0071]
ФИГ. 27 А-Д представляют
собой блок-схемы этапов метода, используемых при имплантации устройства
согласно изобретению в целевой сустав.
[0072]
ФИГ. 28 представляет
собой вид сверху направляющего инструмента имплантата, пригодного для
использования при имплантации устройства, показанного на ФИГ. 8. Л
[0073]
ФИГ. 29 АиБ представляют
собой виды сверху направляющего инструмента для имплантации, подходящего для
использования при имплантации устройства, показанного на ФИГ. 9Б.
ПОДРОБНОЕ ОПИСАНИЕ
ИЗОБРЕТЕНИЯ
[0074]
Нижеследующее
описание представлено для того, чтобы любой специалист в данной области мог
изготовить и использовать изобретение. Различные модификации описанных
вариантов осуществления будут очевидны специалистам в данной области, а общие
принципы, определенные в настоящем документе, могут быть применены к другим вариантам
осуществления и приложениям без отступления от духа и объема настоящего
изобретения, как определено в прилагаемых формулах изобретения. Таким образом,
настоящее изобретение не предназначено для ограничения показанными вариантами
осуществления, но должно быть предоставлено самому широкому объему,
соответствующему принципам и признакам, раскрытым в настоящем документе. В той
мере, в какой это необходимо для достижения полного понимания раскрытого
изобретения, спецификации и чертежи всех выданных патентов, патентных
публикаций и патентных заявок, цитируемых в настоящей заявке, включены в
настоящий документ посредством ссылки.
[0075]
Как будет понятно
специалистам в данной области, практика настоящего изобретения использует, если
не указано иное, обычные методы рентгеновской визуализации и обработки,
рентгеновский томосинтез, ультразвук, включая A-сканирование, B-сканирование и C-сканирование,
компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), оптическую
когерентную томографию, однофотонную эмиссионную томографию (ОФЭКТ) и
позитронно-эмиссионную томографию (ПЭТ) в рамках компетенции в данной области.
Такие методы полностью объяснены в литературе и не нуждаются в описании здесь.
См., например, X-Ray Structure Determination: A Practical Guide, 2nd Edition,
редакторы Stout и Jensen, 1989, John Wiley & Sons, издатель; Body CT: A Practical
Approach, редактор Slone, 1999, издатель McGraw-Hill; X-ray Diagnosis: A Physician's
Approach, редактор Lam, 1998 Springer-Verlag, издатель; и «Стоматологическая
радиология: понимание рентгеновского изображения», редактор Летиция Броклебанк,
1997 г., издательство Oxford University Press.
I. Двойная или
множественная оценка поверхности сустава
[0076]
Изобретение
позволяет, среди прочего, врачу оценивать и лечить дефекты суставов,
возникающие, например, в результате заболевания суставов, дегенерации хряща,
остеоартрита, серопозитивных и серонегативных артритов, повреждений костей,
повреждения хряща, травмы и/или дегенерации из-за чрезмерной нагрузки или
возраста. Размер, объем и форма области интереса могут включать только область
хряща, которая имеет дефект, но предпочтительно могут также включать смежные
части хряща, окружающие дефект хряща. Более того, размер, объем и форма области
интереса могут включать субхондральную кость, костный мозг и другие суставные
структуры, например мениски, связки и сухожилия.
[0077]
ФИГ. 1 А представляет
собой блок-схему, показывающую шаги, предпринимаемые практикующим врачом при
оценке сустава. Сначала практикующий врач получает измерение целевого сустава 10 .
Шаг получения измерения может быть выполнен путем получения изображения
сустава. Этот шаг может быть повторен по мере необходимости 11 для
получения множества изображений с целью дальнейшего уточнения процесса оценки
сустава. После того, как практикующий врач получил необходимые измерения,
информация используется для создания модельного представления оцениваемого
целевого сустава 30 . Это модельное представление может быть в форме
топографической карты или изображения. Модельное представление сустава может
быть в одном, двух или трех измерениях. Оно может включать физическую модель.
При желании можно создать более одной модели 31 . Можно использовать
либо исходную модель, либо впоследствии созданную модель, либо обе. После создания
модельного представления сустава 30 практикующий врач может по
желанию создать проектируемое модельное представление целевого сустава в
исправленном состояние 40 . Опять же, этот шаг может быть повторен 41 ,
по мере необходимости или желания. Используя разницу между топографическим
состоянием сустава и проецируемым изображением сустава, практикующий может
затем выбрать совместный имплантат 50 , что подходит для достижения
исправленной анатомии сустава. Как будет оценено специалистами в этой области, процесс
отбора 50 можно повторять 51 столько раз, сколько
необходимо для достижения желаемого результата.
[0078]
Как будет понятно
специалистам в данной области, практикующий врач может перейти непосредственно
от этапа создания модельного представления целевого сустава 30 к
этапу выбора подходящего имплантат для замены сустава 50 как
показано стрелка 32. Кроме того, после выбора подходящего имплантат
для замены сустава 50 , этапы получения измерения целевого сустава 10 ,
создания модельного представления целевого сустава 30 и создания
проектируемого модель 40 , можно повторять последовательно или
параллельно, как показано на рисунке. поток 24 , 25 , 26 .
[0079]
ФИГ. 1 Б представляет
собой альтернативную схему потока, показывающую шаги, предпринимаемые
практикующим врачом при оценке сустава. Сначала практикующий врач получает
измерение целевого сустава 10 . Шаг получения измерения может быть
выполнен путем получения изображения сустава. Этот шаг может быть повторен по
мере необходимости 11 для получения множества изображений с целью
дальнейшего уточнения процесса оценки сустава. После того, как практикующий
врач получил необходимые измерения, информация используется для создания
модельного представления оцениваемого целевого сустава 30 . Это
модельное представление может быть в форме топографической карты или
изображения. Модельное представление сустава может быть в одном, двух или трех
измерениях. Процесс может быть повторен 31 по мере необходимости или
желания. Он может включать физическую модель. После оценки модельного
представления сустава 30 практикующий врач может по желанию создать
проекционное модельное представление целевого сустава в скорректированном состояние 40. Этот
шаг можно повторить 41 по мере необходимости или желания. Используя
разницу между топографическим состоянием сустава и проецируемым изображением
сустава, практикующий врач может затем спроектировать совместный имплантат 52 ,
который подходит для достижения исправленной анатомии сустава, повторяя процесс
проектирования 53 так часто, как это необходимо для достижения
желаемого дизайна имплантата. Врач также может оценить, улучшит ли
предоставление дополнительных функций, таких как губы, штифты или якоря, работу
имплантата в целевом суставе.
[0080]
Как будет понятно
специалистам в данной области, практикующий специалист может перейти
непосредственно от этапа создания модельного представления целевого сустава 30 к
этапу проектирования подходящего имплантат для замены сустава 52 как
показано стрелка 38. Подобно потоку, показанному выше, следуя
конструкции подходящего имплантат для замены сустава 52 , этапы
получения измерения целевого сустава 10 , создания модельного
представления целевого сустава 30 и создания проектируемого модель 40 ,
можно повторять последовательно или параллельно, как показано на рисунке. поток 42 , 43 , 44 .
[0081]
Выбранный или
спроектированный имплантат сустава достигает анатомического или почти
анатомического соответствия с существующей поверхностью сустава, представляя
при этом сопряженную поверхность для противоположной поверхности сустава,
которая воспроизводит естественную анатомию сустава. В этом случае можно
оценить как существующую поверхность сустава, так и желаемую результирующую
поверхность сустава. Эта методика особенно полезна для имплантатов, которые не
закреплены в кости.
[0082]
РИС. 2 иллюстрирует
цветное воспроизведение трехмерной карты толщины суставного хряща дистального
отдела бедренной кости. Трехмерные карты толщины могут быть получены, например,
из данных УЗИ, КТ или МРТ. Темные отверстия в веществе хряща указывают на
области потери хряща на всю толщину. Из трехмерной карты толщины можно
определить размер и форму повреждения хряща.
[0083]
Как будет понятно
специалистам в данной области, измерения размера, кривизны и/или толщины могут
быть получены с использованием любой подходящей техники. Например, одномерные,
двухмерные и/или трехмерные измерения могут быть получены с использованием
подходящих механических средств, лазерных устройств, электромагнитных или
оптических систем слежения, форм, материалов, нанесенных на суставную
поверхность, которые затвердевают и «запоминают контур поверхности», и/или
одного или нескольких методов визуализации, известных в данной области.
Измерения могут быть получены неинвазивным и/или интраоперационным путем
(например, с использованием зонда или другого хирургического устройства). Как
будет понятно специалистам в данной области, толщина устройства для
восстановления может варьироваться в любой заданной точке в зависимости от
глубины повреждения хряща и/или кости, подлежащего исправлению в любом
конкретном месте на суставной поверхности.
[0084]
А. Методы
визуализации
[0085]
Как будет понятно
специалистам в данной области, методы визуализации, подходящие для измерения
толщины и/или кривизны (например, хряща и/или кости) или размера областей
пораженного хряща или потери хряща, включают использование рентгеновских лучей,
магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ, также
известной как компьютерная аксиальная томография или КАТ), оптической
когерентной томографии, ОФЭКТ, ПЭТ, методов ультразвуковой визуализации и
методов оптической визуализации. (См. также Международную патентную публикацию WO
02/22014, Alexander, et al., опубликованную 21 марта 2002 г.; Патент США №
6,373,250, Tsoref et al., выданный 16 апреля 2002 г.; и Vandeberg et al. (2002) Radiology 222:430-436).
Контрастные вещества или другие усиливающие агенты можно использовать любым
способом введения, например, внутривенно, внутрисуставно и т. д.
[0086]
В некоторых
вариантах реализации КТ или МРТ используются для оценки тканей, костей, хрящей
и любых дефектов в них, например, поражений хряща или областей больного хряща,
для получения информации о субхондральной кости или дегенерации хряща и для
предоставления морфологической, биохимической или биомеханической информации об
области повреждения. В частности, такие изменения, как трещины, частичная или
полная потеря хряща и изменения сигнала в остаточном хряще, могут быть
обнаружены с помощью одного или нескольких из этих методов. Для обсуждения
основных принципов и методов ЯМР см. MRI Basic Principles and Applications,
Second Edition, Mark A. Brown и Richard C. Semelka, Wiley-Liss, Inc. (1999).
Для обсуждения МРТ, включая традиционную T1 и T2-взвешенную спин-эхо
визуализацию, визуализацию градиентного вызванного эха (GRE), визуализацию
контраста переноса намагничивания (MTC), визуализацию быстрого спин-эхо (FSE),
визуализацию с усилением контраста, быстрое усиление релаксации сбора данных (RARE),
визуализацию градиентного эха в устойчивом состоянии (GRASS) и визуализацию с
управляемым равновесным преобразованием Фурье (DEFT), для получения информации
о хряще, см. Alexander и др., WO 02/22014. Таким образом, в предпочтительных
вариантах осуществления полученные измерения основаны на трехмерных
изображениях, полученных из сустава, как описано в Alexander и др., WO
02/22014, или наборах двухмерных изображений, в конечном итоге дающих
трехмерную информацию. Двумерные, трехмерные изображения или карты хряща
отдельно или в сочетании с моделью движения сустава, например,
сгибанием-разгибанием, трансляцией и/или вращением, могут быть получены.
Трехмерные изображения могут включать информацию о моделях движения, контактных
точках, контактной зоне двух или более противоположных суставных поверхностей и
движении контактной точки или зоны во время движения сустава. Двух- и
трехмерные изображения могут включать информацию о биохимическом составе
суставного хряща. Кроме того, методы визуализации можно сравнивать с течением
времени, например, для предоставления актуальной информации о форме и типе
необходимого материала для восстановления.
[0087]
Любое из описанных
здесь устройств визуализации может также использоваться интраоперационно (см.
также ниже), например, с использованием ручного ультразвукового и/или
оптического зонда для получения изображения суставной поверхности во время
операции.
[0088]
Б. Интраоперационные
измерения
[0089]
В качестве
альтернативы или в дополнение к неинвазивным методам визуализации, описанным
выше, измерения размера области пораженного хряща или области потери хряща,
измерения толщины хряща и/или кривизны хряща или кости могут быть получены
интраоперационно во время артроскопии или открытой артротомии.
Интраоперационные измерения могут включать или не включать фактический контакт
с одной или несколькими областями суставных поверхностей.
[0090]
Устройства,
подходящие для получения интраоперационных измерений хряща, кости или других
суставных структур, а также для создания топографической карты поверхности,
включают, помимо прочего, диски Пласидо и лазерные интерферометры и/или
деформируемые материалы или устройства. (См., например, патент США № 6,382,028,
выданный Wooh et al. 17 мая 2002 г.; патент США № 6,057,927, выданный Levesque et
al. 2 мая 2000 г.; патент США № 5,523,843, выданный Yamane et al. 4 июня 1996
г.; патент США № 5,847,804, выданный Sarver et al. 8 декабря 1998 г.; и патент
США № 5,684,562, выданный Fujeda 4 ноября 1997 г.).
[0091]
ФИГ. 3 А иллюстрирует
диск Пласидо из концентрически расположенных кругов света. Концентрические
массивы диска Пласидо проецируют четко определенные круги света различных
радиусов, генерируемые либо лазером, либо белым светом, транспортируемым по
оптоволокну. Диск Пласидо можно прикрепить к концу эндоскопического устройства
(или к любому зонду, например, ручному зонду) так, чтобы круги света
проецировались на поверхность хряща. РИС. 3Б иллюстрирует пример диска Пласидо,
спроецированного на поверхность фиксированной кривизны. Можно использовать одну
или несколько камер визуализации (например, прикрепленных к устройству) для
захвата отражения кругов. Математический анализ используется для определения
кривизны поверхности. Затем кривизна может быть, например, визуализирована на
мониторе в виде цветной топографической карты поверхности хряща. Кроме того,
математическая модель топографической карты может быть использована для
определения идеальной топографии поверхности для замены любых дефектов хряща в
анализируемой области. Эта вычисленная идеальная поверхность затем также может
быть визуализирована на мониторе, например, в виде трехмерной карты толщины,
показанной на ФИГ. 2, и может быть использована для выбора кривизны
поверхностей заменяющего материала или регенерирующего материала.
[0092]
На ФИГ. 4 показано
отражение, возникающее в результате проекции концентрических кругов света (диск
Пласидо) на каждый мыщелок бедренной кости, демонстрирующее влияние изменения
контура поверхности на отраженные круги.
[0093]
Аналогично лазерный
интерферометр также может быть прикреплен к концу эндоскопического устройства.
Кроме того, к устройству может быть прикреплен небольшой датчик для определения
поверхности хряща или кривизны кости с помощью фазовой интерферометрии сдвига,
создавая визуализацию фазовой карты анализа паттерна (волнового фронта)
поверхности хряща. Затем кривизна может быть визуализирована на мониторе в виде
цветной топографической карты поверхности хряща. Кроме того, математическая
модель топографической карты может быть использована для определения идеальной
топографии поверхности для замены любых дефектов хряща или кости в
анализируемой области. Эта вычисленная идеальная поверхность или поверхности
затем могут быть визуализированы на мониторе и могут быть использованы для
выбора кривизны или кривизна заменяющего хряща.
[0094]
Специалист в данной
области легко поймет, что другие методы оптических измерений кривизны
поверхности хряща могут быть использованы без отступления от объема
изобретения. Например, может быть создана 2-мерная или 3-мерная карта, такая
как показанная на ФИГ. 5 и ФИГ. 6.
[0095]
Механические
устройства (например, зонды) также могут использоваться для интраоперационных
измерений, например, деформируемых материалов, таких как гели, формы, любые
затвердевающие материалы (например, материалы, которые остаются деформируемыми,
пока их не нагреют, не охладят или не подвергнут иному манипулированию). См.,
например, WO 02/34310 Диксона и др., опубликованную 2 мая 2002 г. Например,
деформируемый гель может быть нанесен на мыщелок бедренной кости. Сторона геля,
направленная к мыщелку, может дать отрицательный отпечаток контура поверхности
мыщелка. Отрицательный отпечаток затем может быть использован для определения
размера дефекта, глубины дефекта и кривизны суставной поверхности в дефекте и
рядом с ним. Эта информация может быть использована для выбора терапии,
например, системы восстановления суставной поверхности. В другом примере
затвердевающий материал может быть нанесен на суставную поверхность, например,
мыщелок бедренной кости или плато большеберцовой кости. Материал для
отверждения может оставаться на суставной поверхности до тех пор, пока не
произойдет отверждение. Затем материал для отверждения может быть удален с
суставной поверхности. Сторона материала для отверждения, направленная к
суставной поверхности, может дать отрицательный отпечаток суставной
поверхности. Затем отрицательный отпечаток может быть использован для
определения размера дефекта, глубины дефекта и кривизны суставной поверхности в
дефекте и рядом с ним. Затем эта информация может быть использована для выбора
терапии, например, системы восстановления суставной поверхности. В некоторых
вариантах исполнения система для отверждения может оставаться на месте и
формировать фактическую систему восстановления суставной поверхности.
[0096]
В некоторых
вариантах реализации деформируемый материал включает в себя множество
индивидуально подвижных механических элементов. При нажатии на интересующую
поверхность каждый элемент может быть протолкнут в противоположном направлении,
и степень, в которой он протолкнут (деформирован), может соответствовать
кривизне интересующей поверхности. Устройство может включать в себя тормозной
механизм, чтобы элементы удерживались в положении, которое соответствует
поверхности хряща и/или кости. Затем устройство можно извлечь из пациента и
проанализировать на предмет кривизны. В качестве альтернативы каждый отдельный
подвижный элемент может включать маркеры, указывающие величину и/или степень
его деформации в заданном месте. Камеру можно использовать для
интраоперационного получения изображения устройства, и изображение можно
сохранить и проанализировать на предмет информации о кривизне. Подходящие
маркеры включают, но не ограничиваются ими, фактические линейные измерения
(метрические или имперские), различные цвета, соответствующие различным
величинам деформации и/или различным оттенкам или тонам одного и того же
цвета(цветов). Смещение подвижных элементов также можно измерить с помощью
электронных средств.
[0097]
Другие устройства
для измерения хряща и субхондральной кости во время операции включают,
например, ультразвуковые зонды. Ультразвуковой зонд, предпочтительно ручной,
можно приложить к хрящу и измерить кривизну хряща и/или субхондральной кости.
Кроме того, можно оценить размер дефекта хряща и определить толщину суставного
хряща. Такие ультразвуковые измерения можно получить в A-режиме, B-режиме или C-режиме.
Если получены измерения в A-режиме, оператор обычно может повторить измерения с
несколькими различными ориентациями зонда, например, медиолатерально и
переднезадне, чтобы получить трехмерную оценку размера, кривизны и толщины.
[0098]
Специалист в данной
области легко поймет, что возможны различные конструкции зондов с
использованием оптических, лазерно-интерферометрических, механических и
ультразвуковых зондов. Зонды предпочтительно являются ручными. В некоторых
вариантах исполнения зонды или по крайней мере часть зонда, как правило, часть,
которая контактирует с тканью, могут быть стерильными. Стерильность может быть
достигнута с использованием стерильных чехлов, например, подобных тем, которые
раскрыты в WO 99/08598A1 Ланга, опубликованном 25 февраля 1999 г.
[0099]
Анализ кривизны
суставного хряща или субхондральной кости с использованием визуализирующих
тестов и/или интраоперационных измерений может использоваться для определения
размера области пораженного хряща или потери хряща. Например, кривизна может
резко измениться в областях потери хряща. Такие резкие или внезапные изменения
кривизны могут использоваться для обнаружения границ пораженного хряща или
дефектов хряща.
[0100]
II. Оценка одной
поверхности сустава
[0101]
Теперь обратимся к
ФИГ. 7. А, представлена блок-схема, показывающая шаги для выполнения
оценки одной поверхности соединения. Как и на ФИГ. 1АиБизображение или измерение
получают для целевого сустава 60. После этого проводится измерение,
чтобы помочь выбрать подходящее устройство для исправления дефекта 70. Шаги
измерения или визуализации можно повторять по желанию, чтобы облегчить
выявление наиболее соответствующее устройство 80 для устранения
дефекта. После того, как измерение или измерения были сделаны, выбирается
устройство для исправления дефект 90 . В этом случае реплицируется
только одна поверхность сустава. Эта техника особенно полезна для имплантатов,
которые включают механизмы для закрепления имплантата в кости. Таким образом,
имплантат имеет по крайней мере одну поверхность, которая реплицирует
поверхность сустава с по крайней мере второй поверхностью, которая сообщается с
некоторыми или всеми суставными поверхностями или костью поврежденного сустава,
подлежащего восстановлению.
[0102]
Как оценят
специалисты в этой области, практикующий специалист может перейти
непосредственно к этапу измерения дефект сустава 70 к этапу
выбора подходящего устройства для ремонта дефекта 90, как показано на
рисунке стрелка 38. Далее любой или все шаги получения измерения
целевого сустава 60 , измерение дефекта сустава 70 ,
идентифицирующее устройство, подходящее для ремонта дефекта 80 , выбор
устройства для ремонта дефекта 90 , можно повторить один или больше
раз 61 , 71 , 81 , 91 , по желанию.
[0103]
Подобно потоку,
показанному выше, после выбора устройства для ремонта дефект 90 ,
этапы получения измерения целевого сустава 60 , измерение дефекта
сустава 70 , идентифицирующее устройство, подходящее для ремонта дефекта
80 , можно повторять последовательно или параллельно, как показано на
рисунке. поток 65 , 66 , 67 .
[0104]
ФИГ. 7 Б показывает
альтернативный метод. Приведена блок-схема, показывающая шаги для выполнения
оценки одной поверхности соединения. Как и на ФИГ. 1АиБизображение или
измерение получают для целевого сустава 60. После этого проводится
измерение, чтобы помочь выбрать подходящее устройство для исправления дефекта 70. Шаги
измерения или визуализации можно повторять 71 по желанию, чтобы облегчить
идентификацию наиболее соответствующее устройство 80 для устранения
дефекта. После того, как измерение или измерения были сделаны, изготавливается
устройство для исправления дефект 92.
[0105]
Как оценят
специалисты в этой области, практикующий специалист может перейти
непосредственно к этапу измерения дефект сустава 70 к этапу
изготовления устройства для ремонта дефект 92 как показано стрелка 39. Далее
любой или все шаги получения измерения целевого сустава 60 ,
измерение дефект сустава 70 , идентифицирующее устройство, подходящее
для ремонта дефект 80 , изготовление устройства для ремонта дефекта 92 ,
можно повторить один или больше раз 61 , 71 , 81 , 93 ,
по желанию.
[0106]
Подобно потоку,
показанному выше, после изготовления устройства для ремонта дефект 92 ,
этапы получения измерения целевого сустава 60 , измерение дефект
сустава 70 , идентифицирующее устройство, подходящее для ремонта дефекта
80 , можно повторять последовательно или параллельно, как показано на
рисунке поток 76 , 77 , 78 .
[0107]
Существуют различные
методы, облегчающие моделирование сустава во время оценки одной поверхности.
Например, используя информацию о толщине и кривизне хряща, можно создать модель
поверхностей суставного хряща и/или подлежащей кости для любого сустава.
Модельное представление сустава может быть в одном, двух или трех измерениях.
Оно может включать физическую модель. Эта физическая модель может представлять
ограниченную область внутри сустава или может охватывать весь сустав.
[0108]
Более конкретно, в
коленном суставе физическая модель может охватывать только медиальный или
латеральный мыщелок бедренной кости, оба мыщелка бедренной кости и область
вырезки, медиальное плато большеберцовой кости, латеральное плато
большеберцовой кости, все плато большеберцовой кости, медиальную надколенник,
латеральную надколенник, всю надколенник или весь сустав. Расположение
пораженной области хряща можно определить, например, с помощью трехмерной
системы координат или трехмерного евклидова преобразования расстояния, как
описано в WO 02/22014 для Alexander, et al. или преобразования Лапласа.
[0109]
Таким образом, можно
точно определить размер дефекта, который необходимо восстановить. Как будет
очевидно, некоторые, но не все, дефекты могут включать менее всего хряща.
Измеряется толщина нормального или только слегка пораженного хряща, окружающего
один или несколько дефектов хряща. Это измерение толщины можно получить в одной
точке или в нескольких точках. Чем больше измерений проводится, тем точнее и
точнее становится измерение. Таким образом, измерения можно проводить,
например, в 2 точках, 4-6 точках, 7-10 точках, более чем в 10 точках или по
всей длине оставшегося хряща. Можно получить двумерные и трехмерные измерения.
Кроме того, как только будет определен размер дефекта, можно выбрать
соответствующую терапию (например, имплантат или имплантат, заменяющий область,
равную или немного большую, чем пораженный хрящ, покрывающий одну или несколько
суставных поверхностей), чтобы сохранить как можно больше здоровой окружающей
ткани.
[0110]
В качестве
альтернативы можно измерить кривизну суставной поверхности или подлежащей кости
для проектирования и/или формирования материала для восстановления. В этом
случае можно измерить как толщину оставшегося хряща, так и кривизну суставной
поверхности для проектирования и/или формирования материала для восстановления.
В качестве альтернативы можно измерить кривизну субхондральной кости, а
полученные измерения можно использовать для проектирования, производства,
выбора и/или формирования материала для замены хряща.
[0111]
III. Суставные
устройства
[0112]
Настоящее устройство
является протезом. Форма протеза или устройства определяется путем проецирования
контура существующего хряща и/или кости для эффективной имитации аспектов
естественной суставной структуры. Устройство в значительной степени
восстанавливает нормальное выравнивание сустава и/или обеспечивает конгруэнтную
или существенно конгруэнтную поверхность исходной или естественной суставной
поверхности противоположной суставной поверхности, с которой оно сопрягается.
Кроме того, оно может по существу исключить дальнейшую дегенерацию, поскольку
конформные поверхности устройства обеспечивают анатомическое или почти
анатомическое соответствие существующим суставным поверхностям сустава. Вставка
устройства осуществляется через небольшой (например, 3 см - 5 см) разрез, и
резекция кости или механическая фиксация устройства не требуются. Однако, как
оценят специалисты в данной области, могут быть предусмотрены дополнительные
структуры, такие как поперечная перекладина, ребра, штифты, зубы (например,
пирамидальные, треугольные, сфероидальные или конические выступы) или штифты,
которые повышают способность устройств более эффективно располагаться на
поверхности сустава. Остеофиты или другие структуры, которые мешают размещению
устройства, легко удаляются. Занимая суставное пространство в анатомической или
почти анатомической посадке, устройство улучшает стабильность сустава и
восстанавливает нормальное или почти нормальное механическое выравнивание
сустава.
[0113]
Точные размеры
устройств, описанных здесь, могут быть определены путем получения и анализа
изображений конкретного субъекта и проектирования устройства, которое в
значительной степени соответствует анатомии сустава субъекта (хрящ и/или
кость), принимая во внимание существующую анатомию суставной поверхности, как
описано выше. Таким образом, фактическая форма настоящего устройства может быть
адаптирована к индивидуальному человеку.
[0114]
Протезное устройство
по данному изобретению может быть устройством, подходящим для минимально
инвазивной хирургической имплантации без необходимости резекции кости.
Устройство может, но не обязательно, быть прикреплено к кости. Например, в
колене устройство может быть однокамерным, т. е. располагаться в отсеке, в
котором обычно находится часть естественного мениска. Естественный мениск может
быть сохранен на месте или может быть полностью или частично удален, в зависимости
от его состояния. При обычных обстоятельствах удаляются части естественного
мениска, которые были оторваны, и поврежденные области могут быть обрезаны,
если это необходимо. В качестве альтернативы, весь оставшийся мениск может быть
удален. Это можно сделать через разрез, используемый для введения устройства.
Для многих имплантатов это также можно сделать артроскопически, сделав разрез
длиной 1-15 см, но более предпочтительно длиной 1-8 см, и еще более
предпочтительно 1-4 см.
[0115]
Имплантаты, описанные
здесь, могут иметь различные кривизны и радиусы в одной и той же плоскости,
например, переднезаднюю или медиально-боковую или верхненижнюю или косую
плоскости, или в нескольких плоскостях. Таким образом, система восстановления
суставной поверхности может быть сформирована для достижения анатомического или
почти анатомического выравнивания между имплантатом и местом имплантации. Такая
конструкция не только допускает различные степени выпуклости или вогнутости, но
и вогнутые части в пределах преимущественно выпуклой формы или наоборот.
Поверхность имплантата, которая сопрягается с восстанавливаемым суставом, может
иметь изменчивую географию, которая может быть функцией физического повреждения
восстанавливаемой поверхности сустава. Хотя специалисты в этой области поймут,
что имплантаты могут быть изготовлены на основе типичных моделей повреждений.
Имплантаты также могут быть изготовлены на основе ожидаемой нормальной
конгруэнтности суставных структур до того, как произошло повреждение.
[0116]
Более того, имплантаты
могут быть созданы с учетом изменений формы противоположных поверхностей во
время движения сустава. Таким образом, имплантат может учитывать изменения
формы одной или нескольких суставных поверхностей во время сгибания,
разгибания, отведения, приведения, вращения, трансляции, скольжения и их
комбинаций.
[0117]
Устройства,
описанные здесь, предпочтительно являются предельно перемещаемыми и
самоцентрирующимися. Таким образом, во время естественного сочленения сустава
устройство может немного перемещаться или изменять свое положение в зависимости
от того, как это необходимо для приспосабливания к естественному движению
сустава. Однако устройство не плавает свободно в суставе. Кроме того, при
перемещении из первого положения во второе положение во время движения сустава
устройство имеет тенденцию возвращаться в существенно исходное положение,
поскольку движение сустава реверсируется и достигается предыдущее положение. В
результате устройство имеет тенденцию не прогрессивно «ползти» к одной стороне
отсека, в котором оно находится. Изменяемая география поверхности вместе с
несколько асимметричной формой имплантата облегчает самоцентрирующее поведение
имплантата.
[0118]
Устройство также
может оставаться неподвижным над одной из суставных поверхностей. Например, в
коленном суставе устройство может оставаться центрированным над большеберцовой
костью, в то время как бедренный мыщелок свободно перемещается на устройстве.
Несколько асимметричная форма имплантата, точно соответствующая подлежащей
суставной поверхности, помогает достичь такого рода стабилизации над одной
суставной поверхностью.
[0119]
Движение внутри
сочленения устройств, описанных в настоящем документе, может быть
факультативно, если это необходимо, ограничено механизмами крепления. Эти
механизмы могут, например, позволять устройству вращаться, но не перемещаться.
Они также могут позволять устройству перемещаться в одном направлении, не давая
устройству перемещаться в другом направлении. Механизмы могут также фиксировать
устройства внутри сочленения, позволяя устройству наклоняться. Подходящие
механизмы крепления включают гребни, штифты, штифты, поперечины, зубцы и
выступы. Конфигурация этих механизмов может быть параллельной друг другу или
непараллельной по ориентации. Механизмы могут быть пирамидальными,
треугольными, сфероидальными, коническими или любой формы, которая достигает
результата. Может быть предусмотрено один или несколько механизмов крепления.
Если предусмотрено более одного механизма, механизмы могут покрывать всю
поверхность устройства или часть поверхности. Могут быть предусмотрены
дополнительные механизмы стабилизации, такие как гребни, губы и утолщения вдоль
всей или части периферийной поверхности.
[0120]
Форма имплантата
может также включать форму сустава, на котором он расположен, например, части
большеберцовых остистого отростка. Добавление соответствия большеберцовым
остистым отросткам, например, основание большеберцовых остистого отростка, может
помочь в стабилизации имплантата относительно большеберцового плато.
[0121]
Выбранная высота или
профиль имплантата могут быть выбраны для изменения способности выдерживать
нагрузку относительно сустава. Кроме того, высота имплантата может быть скорректирована
с учетом анатомического смещения костей или суставных структур. Кроме того, для
любого из имплантатов, описанных в настоящем документе, при наличии слабости
связок высота имплантата, профиль или другой размер могут быть скорректированы
для обеспечения натяжения связочного аппарата с целью улучшения функции. Это
происходит предпочтительно без существенного нарушения осевого выравнивания
костей. Обычно суставы способны выдерживать до 100% силы сдвига, действующей на
сустав в движении.
[0122]
Имплантаты
изобретения обычно восстанавливают подвижность суставов до 99,9% естественной
подвижности сустава для конкретного субъекта. Например, в случае колена общая
артикуляция обычно составляет от 0 до 140°. Доступные в настоящее время решения
обычно восстанавливают артикуляцию в диапазоне, существенно меньшем, чем 99,9%,
в то время как имплантаты настоящего изобретения обычно восстанавливают
диапазон движения до 95-99,9% нормального диапазона движения для пациента.
[0123]
Диапазон движения
суставов кистей и рук здорового мужчины, полученный из Национального института
стандартов и технологий (http://ovrt.nist.gov), описан в ТАБЛИЦЕ 1.
ТАБЛИЦА
1
ДИАПАЗОН
ДВИЖЕНИЯ СУСТАВОВ КИСТИ И РУКИ
Joint
Movement |
Range
(degree) Average |
Range
(degree) S.D. |
|
Wrist
Flexion |
90 |
12 |
|
Wrist
Extension |
99 |
13 |
|
Wrist
Adduction |
27 |
9 |
|
Wrist
Abduction |
47 |
7 |
|
Forearm
Supination |
113 |
22 |
|
Forearm
Pronation |
77 |
24 |
|
Elbow
Flexion |
142 |
10 |
|
Shoulder
Flexion |
188 |
12 |
Shoulder
Extension |
61 |
14 |
|
Shoulder
Adduction |
48 |
9 |
|
Shoulder
Abduction |
134 |
17 |
[0124]
Диапазон движения
суставов стопы и ноги здорового мужчины, полученный из Национального института
стандартов и технологий (http://ovrt.nist.gov),
описан в ТАБЛИЦЕ 2.
ТАБЛИЦА 2
ДИАПАЗОН ДВИЖЕНИЯ
СУСТАВОВ СТОПЫ И НОГИ
|
Joint
Movement |
Range
(degree) Average |
Range
(degree) S.D. |
|
Ankle
Flexion |
35 |
7 |
Ankle
Extension |
38 |
12 |
Ankle
Adduction |
24 |
9 |
|
Ankle
Abduction |
23 |
7 |
|
Knee
Flexion - Standing |
113 |
13 |
|
Knee
Flexion - Kneeling |
159 |
9 |
|
Knee
Flexion - Prone |
125 |
10 |
|
Knee
Rotation - Medial |
35 |
12 |
|
Knee
Rotation - |
43 |
12 |
|
Hip
Flexion |
113 |
13 |
Hip
Adduction |
31 |
12 |
Hip
Abduction |
53 |
12 |
|
Hip
Rotation – Sitting (medial) |
31 |
9 |
|
Hip
Rotation – Sitting (lateral) |
30 |
9 |
|
Hip
Rotation – Prone (medial) |
39 |
10 |
|
Hip
Rotation – Prone (lateral) |
34 |
10 |
[0125]
Имплантаты
настоящего изобретения обычно должны восстанавливать диапазон движения для
одного или нескольких измерений в таблицах 1 и 2 для любого сустава до 60-99,9%
от нормального диапазона движения для пациента и, что более предпочтительно, до
95-99,9% от нормального диапазона движения для пациента.
[0126]
Как более подробно
обсуждается ниже, любое из устройств, описанных в настоящем документе, может
быть изготовлено различными способами, например, так, чтобы устройство
расширялось после вставки. Расширение может быть автоматическим,
полуавтоматическим или после регулировки пользователем.
[0127]
Теперь перейдем к
наглядным примерам имплантатов суставов в соответствии с областью применения и
принципами изобретения.
[0128]
А. Колено
[0129]
ФИГ. 8 А показывает
перспективный вид совместный имплантат 100 изобретения, подходящего
для имплантации в большеберцовое плато коленного сустава. Как показано на ФИГ.
8А имплантат создается с использованием двойной поверхностной оценки, как
описано выше в отношении ФИГ. 1АиБ.
[0130]
The имплантат 100 имеет
верхнюю поверхность 102 нижнюю поверхность 104 и периферийный
край 106, верхняя поверхность 102 сформирован так, что он
образует сопрягаемую поверхность для приема противоположной поверхности
сустава; в этом случае частично вогнутую, чтобы принимать бедренную кость.
Вогнутая поверхность может быть переменно вогнутой, так что она представляет
собой поверхность для противоположной поверхности сустава, которая приближается
к сопрягаемой поверхности сустава, который она исправляет нижнюю поверхность 104 имеет
выпуклую поверхность, которая совпадает или почти совпадает с большеберцовым
плато сустава, так что она создает анатомическое или почти анатомическое
соответствие большеберцовому плато. В зависимости от формы большеберцового
плато нижняя поверхность может быть частично выпуклой. Таким образом, нижняя
поверхность 104 представляет собой поверхность большеберцового плато,
которая вписывается в существующую поверхность. Как будет оценено специалистами
в этой области, выпуклая нижняя поверхность 104 не обязательно должен
быть идеально выпуклым. Скорее, нижняя поверхность 104, скорее всего,
состоит из выпуклых и вогнутых элементов, чтобы соответствовать существующей
поверхности плато большеберцовой кости. Таким образом, поверхность по существу
является вариабельно выпуклой и вогнутой.
[0131]
ФИГ. 8 Б показан
вид сверху на имплантат сустава ФИГ. 8.А. Как показано на ФИГ. 8Бthe внешняя
форма 108 имплантата может быть удлиненным. Удлиненная форма может
принимать различные формы, включая эллиптическую, квазиэллиптическую, гоночную
и т. д. Однако, как будет понятно, внешний размер обычно нерегулярен, таким
образом, не образуя истинный геометрический эллипс. Как будет понятно
специалистам в данной области, фактическая внешняя форма имплантата может
варьироваться в зависимости от характера дефекта сустава, который необходимо
исправить. Таким образом, отношение длины L к ширине W может варьироваться,
например, от 0,5 до 1,5, а точнее от 0,25 до 2,0. Как далее показано на ФИГ.
8Б, длина по оси имплантата 100 изменяется при взятии в точках по ширине
имплантата. Например, как показано на ФИГ. 8Б, Л 1 ≠Л 2 ≠Л 3 .
[0132]
Теперь обратимся к
рис. 8. С-Э, поперечное сечение имплантата показано на ФИГ. 8Бизображен
вдоль линий CC, DD и EE. Имплантат имеет толщину t1, t2 и t3 соответственно.
Как показано на поперечных сечениях, толщина имплантата изменяется по его длине
L. Фактическая толщина в определенном месте имплантат 100 является
функцией толщины хряща и/или кости, которые необходимо заменить, и поверхности
сопряжения сустава, которую необходимо реплицировать. Кроме того, профиль имплантат 100 в
любом месте по длине или ширине является функцией хряща и/или кости, подлежащих
замене.
[0133]
ФИГ. 8 Ф это
вид сбоку имплантат 100 из ФИГ. 8А. В этом случае высота имплантат 100 на
первом конце h 1 отличается от высоты имплантата на втором конце h 2 .
Далее верхний край 108 может иметь общий наклон в направлении вниз.
Однако, как показано, фактический наклон верхнего края 108 меняется
по длине и может в некоторых случаях иметь положительный наклон. Далее нижний
край 110 может иметь общий наклон в направлении вниз. Однако, как
показано, фактический наклон нижний край 110 меняется по длине и в
некоторых случаях может иметь положительный наклон.
[0134]
ФИГ. 8 Г представляет
собой поперечное сечение, выполненное вдоль сагиттальной плоскости тела,
показывающее имплантат 100 имплантирован в коленный сустав 120 таким
образом, что имплантат 100 лжи на большеберцовое плато 122 и
бедренная кость 124 опирается на верхнюю поверхность 102 имплантата 100. ФИГ.
8ЧАСпредставляет собой поперечное сечение, выполненное вдоль коронарной
плоскости тела, показывающее имплантат 100 имплантировано в коленный
сустав 120. Как видно из этого представления, имплантата100 расположен
таким образом, что он вписывается в превосходную суставную поверхность 124. Как
будет понятно специалистам в данной области, суставная поверхность может быть
медиальной или латеральной фасеткой, в зависимости от необходимости.
[0135]
ФИГ. 8 представляет
собой поперечное сечение вдоль осевой плоскости тела, показывающее имплантат 100 имплантирован
в коленный сустав 120, показывающий вид сверху или с воздуха. РИС.
8Дж.представляет собой поперечное сечение альтернативного варианта, в котором
имплантат немного больше, так что он выступает ближе к кости медиально, т.е. по
направлению к краю плато большеберцовой кости, а также выступает вперед и
назад.
[0136]
ФИГ. 8 К представляет
собой поперечное сечение имплантата 100 изобретения согласно
альтернативному варианту осуществления. В этом варианте осуществления нижнее поверхности 104 далее
включает в себя совместный якорь 112. Как показано в этом варианте, совместный
якорь 112 образует выступ, киль или вертикальный элемент, который
простирается от нижней поверхности 104 и имплантата100 и
выступает, например, в кость сустава. Кроме того, как показано на ФИГ. 8Л совместный
якорь 112 может иметь поперечный элемент 114, так что с
точки зрения снизу, совместный якорь 112 имеет вид креста или «x».
Как оценят специалисты в этой области, совместный якорь 112 может
принимать различные другие формы, при этом выполняя ту же цель — обеспечение
повышенной стабильности имплантата 100 в суставе. Эти формы включают, но
не ограничиваются, штифты, луковицы, зубы, шарики и т. д. Кроме того, один или
несколько совместных анкеров 112 может быть предоставлено по желанию.
[0137]
Устройство может
иметь два или более компонентов, один из которых, по существу, сопрягается с
большеберцовой поверхностью, а другой, по существу, сочленяется с бедренным
компонентом. Два компонента могут иметь плоскую противоположную поверхность. В
качестве альтернативы противоположная поверхность может быть изогнутой.
Кривизна может быть отражением формы большеберцовой кости, формы бедренной
кости, включая движение сустава, и формы мениска и их комбинаций. РИС. 8 М
и Н иллюстрируют поперечные сечения альтернативных вариантов двухкомпонентного
имплантата сбоку и спереди.
[0138]
Теперь обратимся к
рис. 9. А-Ф имплантат, подходящий для обеспечения противоположной
поверхности сустава имплантату ФИГ. 8А показано. Этот имплантат исправляет дефект
на нижней поверхности бедренной кости (т. е. часть бедренной кости, которая
сопрягается, например, с большеберцовым плато) и может использоваться отдельно,
т. е. на бедренной кости, или в сочетании с другим устройством для
восстановления сустава. РИС. 9Апоказывает перспективный вид имплантат 150, имеющих
изогнутую сопрягаемую поверхность 152 и выпуклую поверхность стыка
соединения 154 .поверхность стыка соединения 154 не
обязательно должен образовывать анатомическую или близкую к анатомической форму
с бедренной костью ввиду якоря 156 предусмотрено для облегчения
соединения имплантата с костью. В этом случае якоря 156 показаны как
штифты с выемками на головках. Выемки облегчают процесс закрепления в кости.
Однако можно использовать штифты без выемок, а также штифты с другими
конфигурациями, которые облегчают процесс закрепления. Штифты и другие части
имплантата могут быть покрыты пористым материалом. Имплантат можно вставлять
без костного цемента или с использованием костного цемента. Имплантат может
быть спроектирован так, чтобы прилегать к субхондральной кости, т. е. он может
в значительной степени следовать контуру субхондральной кости. Это имеет то
преимущество, что не нужно удалять кость, кроме как для размещения отверстий
для штифтов, тем самым значительно сохраняя костную массу. Как оценят
специалисты в данной области, многокомпонентное решение, показанное на ФИГ. 9,
для восстановления тазобедренного сустава может применяться и к другим суставам
в организме.
[0139]
ФИГ. 9 Г и 9 ЧАС
проиллюстрировала имплантат 151 подходит для создания противоположной
поверхности для имплантата ФИГ. 8А, при этом имплантат предназначен для
покрытия обоих мыщелков бедренной кости и может опционально противостоять
одному или нескольким имплантатам, показанным на ФИГ. 8А.
[0140]
Система
артропластики может быть разработана с учетом аспектов формы большеберцовой
кости и/или формы бедренной кости. Форма большеберцовой кости и форма бедренной
кости могут включать хрящ и кость или и то, и другое. Более того, форма
имплантата может также включать части или все компоненты других суставных
структур, таких как мениски. Мениски сжимаемы, в частности, во время ходьбы или
нагрузки. По этой причине имплантат может быть разработан с учетом аспектов
формы мениска, учитывающих сжатие менисков во время нагрузки или физической
активности. Например, нижняя поверхность имплантата может быть разработана с
учетом формы плато большеберцовой кости, включая хрящ или кость, или и то, и
другое. Верхняя поверхность имплантата может быть составлена из суставной
поверхности большеберцовой кости (в частности, в областях, которые не покрыты
менисками) и мениска. Таким образом, внешние аспекты устройства могут быть
отражением высоты мениска. С учетом компрессии это может быть, например, 20%,
40%, 60% или 80% от несжатой высоты мениска.
[0141]
В некоторых
вариантах исполнения внешняя сторона устройства, отражающая форму мениска,
может быть изготовлена из другого, предпочтительно сжимаемого материала. Если
выбран сжимаемый материал, он предпочтительно разработан так, чтобы в
значительной степени соответствовать сжимаемости и биомеханическому поведению
мениска. Все устройство может быть изготовлено из такого материала или
неметаллических материалов в целом.
[0142]
Высоту и форму
менисков можно измерить непосредственно с помощью визуализационного теста. Если
части или весь мениск порваны, высоту и форму мениска можно определить, измерив
контралатеральный сустав или используя измерения других суставных структур, которые
могут дать оценку размеров мениска.
[0143]
В другом варианте
исполнения верхняя поверхность имплантата может быть сформирована в
соответствии с бедренной костью. Форма может быть предпочтительно получена из
моделей движения бедренной кости относительно плато большеберцовой кости, тем
самым учитывая изменения в форме бедренной кости и области тибиофеморального
контакта, когда мыщелок бедренной кости сгибается, разгибается, вращается,
перемещается и скользит по большеберцовой кости и мениску.
[0144]
Модели движения
можно измерить с помощью любого известного в настоящее время или будущего
теста, например, флюороскопии, МРТ, анализа походки и их комбинаций.
[0145]
Б. Бедро
[0146]
ФИГ. 10 А это
вид сбоку вертлужная впадина 200 бедра. Хрящ, покрывающий область 202 имеет
перевернутую U-образную форму. Область трехлучевого хряща или вертлужная ямка 204 находится
в области, покрытой хрящом. РИС. 10Бпредставляет собой повернутый вид проксимального
отдела бедренной кости 210. Хрящ, покрывающий область также
показаны 202 и ямка головки 206.
[0147]
Теперь перейдем к
имплантатам, подходящим для тазобедренного сустава, РИС. 10. С представляет
собой поперечное сечение имплантата для тазобедренного сустава 220. Радиус
r этого имплантата в значительной степени постоянен, если брать его в любой
точке по его длине. Радиус имплантата может быть выбран для приблизительного
радиуса головки бедренной кости, которую имплантат должен исправить, и может
быть измерен до внутренней поверхности имплантата220 , который зацепляет
головку бедренной кости. В качестве альтернативы радиус имплантата может быть
выбран таким образом, чтобы он приближался к радиусу вертлужной впадины или их
комбинации. Радиус внутренней поверхности 222 имплантата обращен к
бедренной кости и может также соответствовать радиусу бедренной кости или быть
похожим на радиус вертлужной впадины; радиус поверхности имплантата, обращенной
к вертлужной впадине, также может соответствовать радиусу вертлужной впадины 224 или
быть похожим на бедренную кость.
[0148]
Специалист в данной
области поймет, что естественная геометрия вертлужной впадины обычно
асферическая, слегка отличающаяся от истинной сферической формы. Радиус
имплантата при необходимости подстраивается под изменяющийся радиус вертлужной
впадины, чтобы обеспечить лучшую посадку. Таким образом, имплантаты могут быть
сферическими или асферическими по радиусу на одной или обеих верхней и/или
нижней поверхности.
[0149]
ФИГ. 10 Д представляет
собой поперечное сечение имплантата, подходящего для тазобедренного сустава,
аналогичного показанному на ФИГ. 10С, показывая закругленные края 226. А
круглый край 226 может быть выгодным, поскольку он позволяет избежать
блокировки имплантата при использовании, а также сводит к минимуму любую боль,
которая может быть связана с имплантатом.
[0150]
ФИГ. 11 А представляет
собой поперечное сечение имплантата 220 подходит для бедра,
аналогичного показанному на ФИГ. 10С часть 230 предусмотрено, что он
простирается в ямку головки бедренной кости 240 на его внутренняя
поверхность 222 .член 230 может быть изготовлен из того же
материала, что и имплантат 220 , или материал, отличный от остальной
части имплантата. Преимущество имплантата, имеющего часть 230 для
вовлечения fovea capitis заключается в том, что часть 230 может
функционировать для ограничения движения имплантата 220 относительно
головки бедренной кости (показано на ФИГ. 10)Б). Как оценят специалисты в этой
области, част 230 может принимать различные конфигурации, при этом
достигая того же эффекта при зацеплении fovea capitis при имплантации. Показаны
различные виды сверху, которые обеспечивают имплантат полусферической, частично
полусферической или в форме рельса. Дополнительные формы будут очевидны для
специалистов в этой области. Кроме того, края имплантата могут быть
закругленными, скошенными или любого другого размера, который облегчает работу
имплантата. РИС. 11Б-Эпроиллюстрировать альтернативные варианты имплантата,
показанного на ФИГ. 11А, при этом имплантат представляет собой полусферу,
частично полусферу, рельсу и спицу.
[0151]
ФИГ. 12 А представляет
собой поперечное сечение имплантата 220 подходит для бедра выступ 232, который
простирается в вертлужную ямку 204 на его внешнюю поверхность 224 .выступ 232 может
быть изготовлен из того же или другого материала, что и остальная часть имплантата 220 .выступ 232 может
быть использован для ограничения движения имплантата относительно вертлужной
впадины. Как будет оценено специалистами в этой области, выступ 232 может
принимать различные конфигурации, при этом достигая того же эффекта при
зацеплении вертлужной ямки. Показаны различные виды сверху, которые
предусматривают имплантат полусферической, частично полусферической или в форме
рельса или четырехзубчатого колпачка. Дополнительные формы будут очевидны для
специалистов в этой области. Кроме того, края имплантата могут быть
закругленными, скошенными или любого другого размера, который облегчает работу
имплантата. РИС. 12Б-Эпроиллюстрировать альтернативные варианты имплантата,
показанного на ФИГ. 12А, при этом имплантат представляет собой полусферу, частично
полусферу, рельсу и спицу.
[0152]
ФИГ. 13 А представляет
собой поперечное сечение двухкомпонентного «подвижного подшипника» имплантата221 с
различными видами в плане. Имплантат имеет первый компонент 230 и а второй
компонент 231. Первый компонент вставляется во второй компонент и
имеет две гладкие поверхности. Второй компонент зацепляет внешнюю поверхность
первого компонента и также имеет две гладкие поверхности. Возможны различные
конфигурации в плане без отступления от объема изобретения. Например, каждый
компонент может быть полусферическим. Один компонент может быть
полусферическим, в то время как другой принимает форму, которая является
частичной полусферой, более короткой полусферой, рельсом или четырехзубчатым
куполом. РИС. 13Б-Фпроиллюстрировать различные альтернативные варианты
реализации имплантата, показанного на ФИГ. 13А, при этом имплантат имеет по
крайней мере один компонент, который представляет собой полусферу, частично
полусферу, рельсу и спицу.
[0153]
ФИГ. 13 Г-Дж. являются
поперечными сечениями двухкомпонентного имплантата «подвижного подшипника».
Имплантат имеет первый компонент и второй компонент. Первый компонент
помещается во второй компонент. Второй компонент зацепляется с внешней
поверхностью первого компонента. Как показано здесь, на втором компоненте
предусмотрен выступ, который помещается в углубление на первом компоненте. Как
будет понятно специалистам в данной области, хотя это и не показано, выступ
может быть на первом компоненте и помещаться в углубление на втором компоненте,
не выходя за рамки изобретения. Также возможны дополнительные механизмы
крепления либо на первом компоненте, либо на втором компоненте, либо на обоих,
как показано. Возможны различные конфигурации в плане, хотя это и не показано,
не выходя за рамки изобретения. Например, каждый компонент может быть
полусферическим. Один компонент может быть полусферическим, в то время как
другой принимает форму, которая является частичной полусферой, более короткой
полусферой, рельсом или четырехзубчатым куполом.
[0154]
ФИГ. 14 А представляет
собой поперечное сечение еще одного двухкомпонентного «подвижного подшипника» имплантата 240
часть 246 для расширения в fovea capitis 206 головки
бедренной кости. двухкомпонентного имплантата 240 имеет первый
компонент 242 и второй компонент 244. А часть 246 предоставляется
на второй компонент 244. Как описано выше в отношении ФИГ. 11С, кусок 246 можно
использовать для ограничения движения второй компонент 244 и имплантат 240 относительно
головки бедренной кости, а первый компонент 242, обращенный к
вертлужной впадине, может свободно перемещаться относительно второго компонента 244, обращенный
к головке бедренной кости. Как будет понятно специалистам в данной области,
двухкомпонентный имплантат может быть сконфигурирован таким образом, что
поверхность первого компонента 243, который взаимодействует с
поверхностью второго компонента 245 имеют одинаковую длину или практически
одинаковую длину. Таким образом, создаются сопряженные компоненты, которые
практически помещаются друг в друга. В качестве альтернативы компоненты могут
быть сконфигурированы таким образом, что один компонент короче другого
компонента, как показано на ФИГ. 14Би ФИГ. 14С. РИС. 15Апредставляет собой
поперечное сечение еще одного двухкомпонентного «подвижного подшипника» имплантата
240 выступ 248, простирающийся в вертлужную ямку двухкомпонентного
имплантата 240 имеет первый компонент 242 и второй
компонент 244, а выступ 248 предоставляется на первый компонент 242,
выступ 248 можно использовать для ограничения движения первого
компонента 242 из имплантата 240 относительно вертлужной
впадины, а второй компонент 244, обращенный к головке бедренной
кости, может свободно перемещаться относительно первого компонента 242, обращенный
к вертлужной впадине. Как описано выше в отношении ФИГ. 13А, имплантат,
показанный на ФИГ. 15Атакже может быть сконфигурирован таким образом, что один
компонент будет короче другого компонента, как показано на ФИГ. 15Би 15 С.
[0155]
ФИГ. 16 А представляет
собой поперечное сечение трехкомпонентного «подвижного подшипника» имплантат 250 ,
первый компонент 252, обращенный к вертлужной впадине, имеет часть 253 простирается
в вертлужную ямку 204. Как обсуждалось выше, часть 253 можно
использовать для ограничения движения имплантата 250 относительно
вертлужной впадины, второй компонент 254, обращенный к головке
бедренной кости, имеет выступ 255 простирается в ямку головки 206. Как
обсуждалось выше в отношении одиночных и двойных имплантатов, выступ 255 можно
использовать для ограничения движения второго компонента 254 имплантата 250 относительно
головки бедренной кости, третий компонент 256 вставлен между двумя
другими компонентами и может свободно перемещаться между ними. Как оценят
специалисты в этой области, третий компонент 256 может быть вставлен
между первым 252 и вторым 254 компонентами таким образом,
что его длина будет короче, чем длина первого 252 или второго 254 компонента
(как показано на ФИГ. 16).Б) или длиннее любого из первых 252 или
вторых 254 компонентов (как показано на ФИГ. 16Си 16 Д).
Аналогично, длина третьего компонента может быть больше, чем длина любого из
первых 252 или вторых 254 компонентов.
[0156]
ФИГ. 17 А представляет
собой поперечное сечение еще одного двухкомпонентного «подвижного подшипника» имплантата 240, аналогичные
показанным выше. В этом варианте исполнения предусмотрены якоря для закрепления
первого компонента 242 к вертлужной ямке 204. Показанные
анкеры имеют форму одного или нескольких штифтов 262. Компонент,
обращенный к вертлужной впадине, фиксируется к вертлужной впадине с помощью
двух практически параллельных штифтов второй компонент 244, обращенный
к головке бедренной кости, может свободно перемещаться по первому компоненту 242, обращенный
к вертлужной впадине. Как и в предыдущих вариантах, длина первого компонента 242 относительно
второго компонента 244 может варьироваться. РИС. 17Б и 17 С
показать альтернативные виды поперечного сечения, где первый компонент больше
второго компонента, и наоборот. Как и в предыдущих вариантах, возможны
различные конфигурации в плане без отступления от объема изобретения. Например,
каждый компонент может быть полусферическим. Один компонент может быть
полусферическим, в то время как другой принимает форму, которая является
частичной полусферой, более короткой полусферой, рельсом или четырехзубчатым
куполом.
[0157]
ФИГ. 18 А представляет
собой поперечное сечение еще одного двухкомпонентного «подвижного подшипника» имплантат 240 с
якорем, простирающимся в вертлужную ямку 204. Якорь, обращенный к
вертлужной впадине, имеет форму выступа, имеющего один или больше плавников 264 второй
компонент 244, обращенный к головке бедренной кости, может свободно
перемещаться по первому компоненту 242, обращенный к вертлужной
впадине. РИС. 18Бпредставляет собой вид имплантата ФИГ. 18А сверху показаны
четыре ребра ( 264 , 264 ′, 264 ″, 264 ′″)
на верхней части члена, простирающиеся в вертлужную ямку на верхней части
вертлужного компонента. Ребра могут быть острыми или существенно острыми, как
показано, или могут иметь закругленные края.
[0158]
ФИГ. 19 А представляет
собой поперечное сечение еще одного двухкомпонентного «подвижного подшипника» имплантат 240 с
якорем 266, способный простираться в fovea capitis 206 головки
бедренной кости. В показанном варианте второй компонент 244, обращенный
к головке бедренной кости, фиксируется к головке бедренной кости с помощью
одного или нескольких практически параллельных штифтов (показано как 268 , 268 ′ b) .первый
компонент 242 обращен к вертлужной впадине, как показано в предыдущих
вариантах, и может свободно перемещаться на компоненте, обращенном к головке
бедренной кости.
[0159]
ФИГ. 19 Б является
поперечным сечением другого двухкомпонентного имплантата 240. В этом
варианте двойной компонент 240 зафиксирован. Как показано здесь,
бедренный компонент прикреплен к головке бедренной кости с помощью 3колышки 266 или
другие механизмы крепления. Количество штифтов может быть больше или меньше 3,
по желанию. Предпочтительно, чтобы субхондральная кость оставалась
неповрежденной при этой конструкции, за исключением точки входа штифтов.
Вертлужный компонент крепится к вертлужной впадине с использованием ребер 264 или
аналогичные средства крепления, такие как штифты (показаны на ФИГ. 17 А).
Механизм крепления может быть отформован в вертлужной впадине с элементами,
простирающимися в кость. Субхондральная кость предпочтительно также остается
нетронутой, за исключением области входа для средств крепления.
[0160]
ФИГ. 20 А представляет
собой поперечное сечение имплантата 470 с различными радиусами (r 1 ,
r 2 , r 3 ) и толщиной (t 1 , t 2 , t 3 )
для тазобедренного сустава; где r 1 ≠r 2 ≠r 3 и
толщина t 1 ≠t 2 ≠t 3 . Как будет понятно
специалистам в данной области, для иллюстрации этого момента были взяты три
измерения радиусов и толщины, но можно использовать большее или меньшее
количество измерений, не выходя за рамки изобретения. Кроме того, могут быть
использованы другие комбинации радиусов и толщин, например, r 1 =r 2 ≠r 3 ,
r 1 ≠r 2 =r 3 , t 1 =t 2 ≠t 3 и
t 1 ≠ 2 =t 3 . Другие комбинации будут очевидны
специалистам в данной области. Как показано на ФИГ. 20А, центральная часть c
имеет толщину t, которая толще относительно одной или обеих периферийных частей
p 1 , p 2 .
[0161]
ФИГ. 20 Б представляет
собой поперечное сечение альтернативного имплантата 470 с различными
радиусами и толщиной для тазобедренного сустава. В этом варианте исполнения
центральная часть c имеет толщину t c , которая тоньше относительно
одной или нескольких толщин t 1 , t 2 периферических частей
(p 1 , p 2 )
[0162]
ФИГ. 20 С представляет
собой поперечное сечение альтернативного имплантата 470 с различными
радиусами и толщиной для тазобедренного сустава. В этом варианте исполнения
центральная часть c имеет толщину t c , которая тоньше относительно
толщины t 1 первого периферического конца p 1 и толще
относительно толщины t 2 второго периферического конца p 2 периферических
частей.
[0163]
ФИГ. 20 Д представляет
собой поперечное сечение альтернативный имплантат 470 для
тазобедренного сустава с одной или несколькими губами или якорными
расширениями, выступающими вниз I i и/или вверх I s . Губы
предназначены для выхода за пределы суставной поверхности, например, в
нехрящевые области. Они могут в значительной степени соответствовать
окружающей, периартикулярной анатомии. Губы могут обеспечивать дополнительную
стабилизацию. Эту конструкцию можно комбинировать с двух- и трехкомпонентными
конструкциями и конструкциями с «мобильной опорой».
[0164]
Как будет понятно
специалистам в данной области, трехмерная форма имплантатов, показанных на ФИГ. 10 - 20, может
быть полукруглой (т. е. 180°) в одном или нескольких измерениях, но не
обязательно. Если имплантат полукруглый во всех измерениях, он образует
полусферу (т. е. половину сферы, полученную путем разрезания его плоскостью, проходящей
через его центр). Если имплантат полукруглый в некоторых, но не во всех
измерениях, его форма не будет полусферической. Форма может быть асферической
на одной или обеих верхних и нижних поверхностях для размещения вертлужной
впадины. Кроме того, если имеется более одного компонента, может использоваться
комбинация трехмерных форм. Например, первый компонент может быть
полусферическим, а второй - нет, и так далее.
[0165]
Кроме того, хотя
было показано, что эти имплантаты имеют от одного до трех компонентов, следует
понимать, что каждый компонент может быть дополнительно модифицирован в
несколько компонентов, которые взаимодействуют друг с другом, не выходя за
рамки объема изобретения.
[0166]
Кроме того,
специалисты в данной области поймут, что конструктивные соображения, изложенные
на ФИГ. 10 - 20, могут быть использованы при проектировании
имплантатов для других суставов, таких как колено, лодыжка, плечо, локоть и
запястье. Чтобы не загромождать изобретение, все возможные конфигурации
имплантатов, изложенные в настоящем документе, не показаны.
[0167]
C. Плечо
[0168]
ФИГ. 21 А представляет
собой фронтальный вид костных структур в плечевой сустав 300 таких
как ключица 302 ,лопатка 304 ,суставная ямка 306 ,
акромион 308 ,клювовидный отросток 310 и плечевая кость 312. Хрящ,
покрытый области 314 , 316 обозначены косыми линиями.
[0169]
ФИГ. 21 Б это
вид на устройство для артропластики 320 размещен между головкой
плечевой кости 313 и суставной ямкой 306 .устройство для
артропластики 320 может иметь аналогичные конструктивные особенности,
как показано на ФИГ. 4А- 4 Р, например, множество компонентов,
конструкции подвижных подшипников, прикрепленные и неприкрепленные конструкции,
конструкции с различной толщиной и кривизной, конструкции, соответствующей головки
плечевой кости 313 или суставной ямки 306 или оба,
конструкции, соответствующие суставному хрящу и/или субхондральной кости,
конструкции с выступами или элементами для стабилизации.
[0170]
ФИГ. 21 С представляет
собой косой фронтальный поперечный разрез устройства для артропластики 320 с
плечевой костной поверхности 322, который хотя бы частично
соответствует форме головки плечевой кости 313 и контактная
поверхность гленоида 324, который хотя бы частично соответствует
форме суставной ямки 306 .
[0171]
ФИГ. 21 Д представляет
собой аксиальный поперечный разрез устройства для артропластики 520 с
плечевым контактом поверхности 322, который соответствует форме
головки плечевой кости и контактная поверхность гленоида 324, который
соответствует форме суставной ямки 306 .
[0172]
ФИГ. 21 Э представляет
собой косую фронтальную проекцию плечевого сустава, иллюстрирующую суставной
хрящ 316 и высшие и низшие суставной губы 306 ′, 306 ″
соответственно. РИС. 21Фпредставляет собой аксиальный вид плечевого сустава,
иллюстрирующий суставной хрящ 316 и передняя и задняя суставная губа 307 ′, 307 ″
соответственно.
[0173]
ФИГ. 21 Г представляет
собой косой фронтальный поперечный разрез устройства для артропластики 320 с
плечевой костью, контактирующей поверхности 322, который
соответствует форме головка плечевой кости 313 и контактная
поверхность гленоида 324 , который соответствует форме гленоида 306 и
суставной губы ( 306 ′, 306 ′). РИС. 21ЧАСпредставляет
собой осевой поперечный разрез устройства для артропластики 320 показано
на ФИГ. 21Г. Как показано выше, плечевая кость контактирует поверхность 322 предусмотрено,
что соответствует форме головки плечевой кости 313 и контактная
поверхность гленоида 324 , соответствующий форме гленоидной впадины 306 и
суставной губы.
[0174]
ФИГ. 21 представляет
собой косой фронтальный поперечный разрез альтернативного варианта устройство
для артропластики 340 с плечевой костью, контактирующей поверхности 342, который
соответствует форме головки плечевой кости 313 и контактная
поверхность гленоида 344 , который в значительной степени
соответствует форме гленоида 306. Один или несколько выступов или губы 346 , 346 ′
могут быть предусмотрены, которые простираются вверх и/или вниз. Губы могут
быть сконфигурированы для обеспечения стабилизации над гленоидом. РИС.
21Дж.представляет собой осевой поперечный разрез устройства для артропластики 340 показано
на ФИГ. 21яс плечевой костью, контактирующей поверхности 342, который
соответствует форме головки плечевой кости 313 и контактная
поверхность гленоида 344 , который в значительной степени
соответствует форме гленоида 306. Один или больше губ 346 ″, 346 ′″
могут быть предусмотрены, которые простираются вперед и/или назад, обеспечивая
стабилизацию над суставной впадиной 306 .
[0175]
ФИГ. 21 К представляет
собой косой фронтальный поперечный разрез двухкомпонентного «подвижного
подшипника» устройство для артропластики 350 с плечевой костью,
контактирующей поверхности 354 и первый компонент 351 ,
который соответствует по крайней мере части головки плечевой кости и контактная
поверхность гленоида 354 и второй компонент 353 , которая
соответствует по крайней мере части формы гленоида. Как будет понятно
специалистам в данной области, радиус (радиусы) двух сочленяющихся поверхностей
имплантата может быть выбран так, чтобы соответствовать или в значительной
степени соответствовать форме плечевой кости или гленоида или обоих. Кроме
того, имплантат может иметь контактирующую поверхность, которая соответствует
плечевой кости или гленоиду либо в значительной степени, либо настолько,
насколько это необходимо для достижения желаемой коррекции и функционального
эффекта. Более того, центр вращения двух сочленяющихся поверхностей имплантата
356 , 358 может быть выбран так, чтобы в значительной
степени соответствовать центру вращения головки плечевой кости. Как будет
понятно специалистам в данной области, две сочленяющиеся поверхности имплантата 356 , 358 могут
иметь любую форму, включая плоскую поверхность.
[0176]
ФИГ. 21 Л представляет
собой аксиальный поперечный разрез двухкомпонентного «подвижного опорного»
эндопротеза, показанного на ФИГ. 21 К. Плечевая кость контактирует поверхность 352 сконфигурирован,
как показано в этом варианте, так что он в значительной степени соответствует
форме головки плечевой кости 313 и контактная поверхность гленоида 354 сконфигурирован
в этом варианте исполнения таким образом, что он в значительной степени
соответствует форме гленоида 306. Радиус (радиусы) двух сочленяющихся
поверхностей имплантата можно выбрать так, чтобы они соответствовали
поверхностям плечевой кости, гленоида или обеих. Более того, центр вращения
двух сочленяющихся поверхностей имплантата можно выбрать так, чтобы они в
значительной степени соответствовали центру вращения головки плечевой кости.
РИС. 21 М является альтернативным вариантом, показывающим имплантат с
углублением на одном компоненте и шариком на втором компоненте. Конфигурация
углубления и шарика может быть изменена таким образом, чтобы она находилась на
противоположной поверхности, не выходя за рамки изобретения. Как будет понятно,
показанное расположение шарика и гнезда облегчит перемещение компонентов
имплантата относительно друг друга, но может помочь предотвратить нежелательное
перемещение компонентов в процессе эксплуатации.
[0177]
ФИГ. 21 Н представляет
собой косой фронтальный поперечный разрез альтернативного варианта
двухкомпонентной конструкции с «подвижной опорой» артропластика имплантат 360
имплантат 360 имеет первый компонент 362 и второй компонент 364 компонент
гленоидной впадины 364 имеет конфигурацию с двумя поверхностями, первая
поверхность 363 настроена на артикуляцию относительно первого
компонента 362 .вторая поверхность 363 сконфигурирован для
сопряжения с гленоидом 306. Второй, или гленоид компонент 364 крепится
к гленоиду с помощью одного или нескольких якорей 365. Якорь 365,
может быть, в форме штифтов или плавников или других подходящих конфигураций
для достижения желаемого результата закрепления компонента гленоидной впадины 364 к
гленоиду. Эти штифты или ребра могут быть цементированы, иметь пористое
покрытие или и то, и другое. Аналогично, контактная поверхность гленоида 363
компонент 362 может быть цементированным, иметь пористое покрытие или
и то, и другое. Предпочтительно, чтобы только анкер 365 проникал в
субхондральную кость.
[0178]
ФИГ. 21 О представляет
собой косой фронтальный поперечный разрез альтернативного варианта
двухкомпонентной конструкции с «подвижной опорой» устройство для артропластики 370. Плечевая
кость контактирует компонент 372 прикреплен к головке плечевой кости 312 с
использованием механизма крепления, такого как штифты или плавники или, как
показано в этом примере, шипы 373. Эти штифты, плавники, зубы или
шипы могут быть цементированы, иметь пористое покрытие или и то, и другое.
Аналогично, нижняя поверхность плечевого компонента может быть цементирована
или иметь пористое покрытие или и то, и другое. Предпочтительно, чтобы только
сам механизм крепления (т. е. штифты, плавники или шипы) мог проходить через
субхондральную кость. Штифты, плавники, зубы или шипы могут быть
пирамидальными, коническими, треугольными, сферическими, трубчатыми или
выступами любого вида и могут иметь случайную конфигурацию на поверхности или
организованную конфигурацию (например, ряды). Как показано здесь, есть суставной
хрящ 374 на суставной стороне сустава имплантат 370 может
быть спроектирован в соответствии с суставным хрящом 374 или
субхондральная кость, или обе. Как показано на ФИГ. 21Пи 21 В Ребра
или шипы могут иметь переменную длину и быть сконфигурированы таким образом,
чтобы ребра были параллельны друг другу.
[0179]
В другом варианте
реализации имплант может быть адаптирован к повреждению мягких тканей.
Например, в случае разрыва вращательной манжеты имплант может иметь расширение,
покрывающее части или всю верхнюю часть головки плечевой кости. Таким образом,
верхняя миграция головки плечевой кости в результате разрыва вращательной
манжеты не может привести к патологическому сочленению головки плечевой кости с
акромиально-ключичным суставом с последующей болью и инвалидностью. Вместо
этого верхняя часть головки плечевой кости может сочленяться с удлиненным
элементом импланта, тем самым избегая эбурации акромиально-ключичного сустава.
[0180]
D. Локоть
[0181]
ФИГ. 22 представляет
собой косой продольный вид через локтевой сустав 600, демонстрирующий дистальный
отдел плечевой кости 602 , локтевой отросток 604 и головка
лучевой кости 606. Хрящевые поверхности видны 603 , 605 , 607 ,
соответственно, устройство для артропластики 620 изображен
вставленным между дистальным отделом плечевой кости и сочленяющимися
поверхностями на локтевой кости 608 и радиус 610 .устройство
для артропластики 620 может иметь аналогичные конструктивные
особенности, как те, что проиллюстрированы в отношении устройств, показанных на
ФИГ. 10 - 20 , например, одиночные, двойные, тройные
компоненты; конструкции с подвижными подшипниками; прикрепленные и
неприкрепленные конструкции; конструкции с различной толщиной и кривизной;
конструкции, соответствующие плечевой или локтевой кости или лучевой кости или
их комбинациям; конструкции, соответствующие суставному хрящу и/или
субхондральной кости, конструкции с губами или элементами для целей
стабилизации. Однако, чтобы избежать затенения изобретения, каждая возможная
перестановка конструктивных соображений, изложенных в этой заявке, не была
проиллюстрирована для этого сустава.
[0182]
E. Запястье
[0183]
ФИГ. 23 А представляет
собой продольный вид через лучезапястный сустав 700, демонстрирующий дистальный
радиус 702 ,локтевая кость 704 и несколько костей запястья,
которые образуют ряд запястья 706 (например, ладьевидная, полулунная,
трехгранная, головчатая и крючковидная).устройство для артропластики 720 изображен
вставленным между дистальным радиусом 702 ,дистальная локтевая кость 704 и
суставные поверхности проксимального отдела запястный ряд 706 ′, 706 ″, 706 ′″.устройство
для артропластики 720 соответствует форме дистальный радиус 702 ,
проксимальный запястный ряд 706 , а в данном примере — треугольный
фиброзный хрящ (пунктирные линии) 708 .
[0184]
Как оценят
специалисты в этой области, устройство для артропластики 720 может
иметь конструктивные особенности, аналогичные описанным в отношении устройств,
показанных на ФИГ. 10 - 20 , например, одно-, двух-,
трехкомпонентные; конструкции с подвижными подшипниками; прикрепленные
(например, к дистальному отделу лучевой кости) и неприкрепленные конструкции;
конструкции с различной толщиной и кривизной; конструкции, соответствующие
лучевой или локтевой кости или костям запястья или их комбинациям; конструкции,
соответствующие суставному хрящу и/или субхондральной кости, а также другим
суставным структурам, таким как треугольный фиброзный хрящ; конструкции с
губами или элементами для целей стабилизации.
[0185]
ФИГ. 23 Б представляет
собой продольный вид через лучезапястный сустав 700, демонстрирующий дистальный
радиус 702 ,локтевая кость 704 и несколько костей запястья 706
устройство для артропластики 720 изображен вставленным между дистальным
радиусом 702 , дистальная локтевая кость 704 и
артикуляционной поверхности 706 ′, 706 ″, 706 ′″
проксимального запястного ряда 706, устройство для артропластики 720 сконфигурирован
таким образом, что он соответствует по крайней мере части формы дистального
радиуса 702 , дистальная локтевая кость 704 , а
проксимальный запястный ряд 706 .
[0186]
ФИГ. 23 С представляет
собой продольный вид через запястный сустав 700, снова
демонстрирующий дистальный радиус 702 ,локтевая кость 704 и
несколько из кости запястья 706, устройство для артропластики 730 показан
вставленным междудистальным концом радиуса 702 и дистальной частью
локтевой кости 704 и артикуляционной поверхности 706 ′, 706 ″, 706 ′″
проксимальный запястный ряд 706, устройство для артропластики 730 показан
в значительной степени соответствует форме дистального радиус 702 ,
проксимальный запястный ряд 706 и дистальная локтевая кость 704 включая
локтевой шиловидный отросток 710, губа 732 виден
простирающимся вдоль медиальной поверхности дистального отдела лучевой кости и
латеральной поверхности дистальная локтевая кость 704 включая локтевой
шиловидный отросток 710 ; это может обеспечить стабилизацию
имплантата относительно этих костей. Один или больше губ 732 или
другие выступы соответствующей конфигурации могут простираться по направлению к
дорсальной или ладонной поверхности любой из костей сустава.
[0187]
ФИГ. 23 Д представляет
собой продольный вид двухкомпонентного «подвижного подшипника» устройство для
артропластики 740 , устройство 740 имеет первый компонент 742 и
второй компонент 744. Каждый компонент имеет поверхность, которая
сочленяется с поверхностью другого компонента, 743 , 745. Радиусы
двух сочленяющихся поверхностей имплантата могут быть выбраны так, чтобы
соответствовать радиусу 702 или локтевой кости 704 или кости
запястья 706 или их комбинации. Более того, центр вращения двух
сочленяющихся поверхностей имплантата может быть выбран так, чтобы
соответствовать или приближаться к центру вращения сустава 700. Как
будет понятно специалистам в данной области, две сочленяющиеся поверхности
имплантата 743 , 745 могут иметь любую форму, которая
облегчает функционирование сустава, включая плоскую поверхность. Обратите
внимание на губы 746 , 748 проксимального компонента,
простирающегося медиально и латерально. Губы также могут простираться в
направлении дорсальной или ладонной стороны.
[0188]
ФИГ. 23 Э продольный
вид другого двойного компонента, «подвижного подшипника» устройство для
артропластики 750 , в данном случае без губ. устройство 750 имеет
первый компонент 752 и второй компонент 754. Каждый
компонент имеет поверхность, которая сочленяется с поверхностью другого
компонента, 753 , 755. Как видно из поперечного сечения,
длина сочленения первого компонента поверхности 753 длиннее, чем
длина сочленения второго компонента поверхности 755 .
[0189]
ФИГ. 23 Ф представляет
собой продольный вид двухкомпонентного «мобильно-несущего» артропластикового
устройства 760. Как показано, первый компонент 762, обращенная
к лучевой и локтевой костям, была прикреплена к этим костям с помощью механизма
крепления или якоря 766 . Подходящие анкеры 766 включают
штифты, как показано в этом примере, шипы и/или плавники, чтобы назвать
несколько. Как будет понятно специалистам в этой области, крепление устройства 760 может
быть ограничено креплением только к одной кости (например, локтевой или
лучевой).
[0190]
F. Палец
[0191]
ФИГ. 24 представляет
собой сагиттальный вид через палец 800, устройство для артропластики 820 изображен
таким образом, что он расположен между головкой пястной кости 802 и
основание проксимальной фаланг 804 , устройство для артропластики 820 соответствует
форме головки пястной кости 802 на одной стороне 822 и
основание проксимальной фаланги 804 на противоположной стороне 824 .устройство
для артропластики 820 может иметь схожие конструктивные особенности,
как те, что показаны на ФИГ. 10 - 20 , например,
однокомпонентные, двухкомпонентные, трехкомпонентные, конструкции с подвижным
подшипником, прикрепленные (например, к головке пястной кости или основанию
фаланги) и неприкрепленные конструкции, конструкции с различной толщиной и
кривизной, конструкции, соответствующие проксимальной или дистальной суставной
поверхности или их комбинации, конструкции, соответствующие суставному хрящу
и/или субхондральной кости, а также другим суставным структурам, конструкции с
губами или элементами для целей стабилизации. Подобные конструкции применимы к
задней, средней и передней части стопы, включая пальцы.
[0192]
G. Лодыжка
[0193]
ФИГ. 25 А сагиттальный
вид через голеностопный сустав 900, демонстрирующий дистальная часть
большеберцовой кости 902 ,таранная кость 904 и пяточная
кость 906 и другие кости. Хрящевые поверхности также показаны устройство
для артропластики 920 изображен вставленным междудистальная часть
большеберцовой кости 902 и купол таранной кости 904 ′, В
этом примере система артропластики 920 соответствует форме таранной
кости 904. Как будет понятно специалистам в данной области и как
обсуждалось ранее, устройство может соответствовать форме хряща или
субхондральной кости или и того, и другого устройство для артропластики 920 может
иметь аналогичные конструктивные особенности, как и устройства, показанные на
ФИГ. 10 - 20 и обсуждавшиеся выше, например,
однокомпонентные, двухкомпонентные, трехкомпонентные, конструкции с подвижным
подшипником, прикрепленные и неприкрепленные конструкции, конструкции с
различной толщиной и кривизной, конструкции, соответствующие большеберцовой или
таранной кости или малоберцовой кости или их комбинации, конструкции,
соответствующие суставному хрящу и/или субхондральной кости, конструкции с
выступами или элементами для целей стабилизации.
[0194]
ФИГ. 25 Б представляет
собой коронарную проекцию через голеностопный сустав 900, иллюстрирующую
дистальная часть большеберцовой кости 902 ,дистальная малоберцовая
кость 908 и таранная кость 904, устройство для артропластики 930 изображен
вставленным между дистальной частью большеберцовой кости 902 и куполом
таранной кости 904 ′. В этом примере система артропластики 930 показан
в соответствии с формой таранная кости 904 .
[0195]
ФИГ. 25 С представляет
собой сагиттальный вид через голеностопный сустав 900, иллюстрирующий
дистальная часть большеберцовой кости 902 , таранная кость 904 и
пяточная кость 906 и другие кости. Хрящевые поверхности также
показаны устройство для артропластики 940 изображен вставленным
междудистальная часть большеберцовой кости 902 и купол таранной кости 904 ′,
В этом примере нижняя поверхность системы артропластики 942 в
значительной степени соответствует форме таранной кости 904 .превосходная
поверхность 944 в значительной степени соответствует форме дистальной
части большеберцовой кости 902 и малоберцовая кость ( 908 ,
не показано). губа 946 показано на нижней поверхности 942, который
задействует таранную кость 904 .
[0196]
ФИГ. 25 Д представляет
собой коронарную проекцию через голеностопный сустав 900, иллюстрирующую
дистальная часть большеберцовой кости 902 ,дистальная малоберцовая
кость 908 и таранная кость 904, устройство для артропластики 950 показан
вставленным междудистальная часть большеберцовой кости 902 и купол
таранной кости 904 ′, В этом примере нижняя поверхность 952 системы
артропластики соответствует форме таранная кость 904 .превосходная
поверхность 954 соответствует форме дистальная часть большеберцовой
кости 902 и малоберцовая кость 908 .
[0197]
H. Палец ноги
[0198]
ФИГ. 26 представляет
собой сагиттальный вид через палец на ноге 1000, устройство для
артропластики 1020 изображен вставленным между головкой плюсневой
кости 1002 и основание проксимальной фаланги 1004 .устройство
для артропластики 1020 проиллюстрировано соответствует форме головки
плюсневой кости первой поверхности 1022 и основание проксимальной
фаланги вторая поверхность 1024. Как будет понятно специалистам в
данной области, устройство для артропластики может иметь схожие конструктивные
особенности, как те, что показаны на ФИГ. 10 - 20 , например,
одно-, двух-, трехкомпонентные, конструкции с подвижным подшипником,
прикрепленные (например, к головке плюсневой кости или основанию фаланги) и
неприкрепленные конструкции, конструкции с различной толщиной и кривизной,
конструкции, соответствующие проксимальной или дистальной суставной поверхности
или их комбинации, конструкции, соответствующие суставному хрящу и/или
субхондральной кости, а также другим суставным структурам, конструкции с губами
или элементами для целей стабилизации. Подобные конструкции применимы к задней,
средней и передней части стопы.
[0199]
D. Изготовление,
состав и свойства устройства
[0200]
Устройства,
описанные выше, или любые устройства, изготовленные в соответствии с
положениями настоящего изобретения, могут быть изготовлены из различных
подходящих материалов, известных в данной области техники.
[0201]
В практике
настоящего изобретения находит применение широкий спектр материалов, включая,
но не ограничиваясь, пластики, металлы, керамику, биологические материалы
(например, коллаген или другие внеклеточные матричные материалы),
гидроксиапатит, клетки (например, стволовые клетки, хондроциты или тому
подобное) или их комбинации. На основе информации (например, измерений),
полученной относительно дефекта и/или суставной поверхности и/или
субхондральной кости, может быть выбран подходящий материал. Кроме того,
используя один или несколько из этих методов, описанных в настоящем документе,
может быть сформирован материал для замены или регенерации хряща, имеющий
кривизну, которая может соответствовать определенному дефекту хряща, может
следовать контуру и форме суставной поверхности и может соответствовать толщине
окружающего хряща. Более того, используя один или несколько из этих методов,
описанных в настоящем документе, может быть сформировано суставное устройство,
которое может соответствовать суставному пространству и которое может следовать
контуру и форме суставной поверхности или других суставных структур. Материал
может включать любую комбинацию материалов и предпочтительно включает по
меньшей мере один существенно негибкий материал.
[0202]
Кроме того, материал
может иметь градиент твердости. Так, например, градиент твердости может
уменьшаться от центра устройства к внешнему краю. Таким образом, создается
устройство, которое имеет общую твердость, но которое имеет небольшую
податливость поверхности вдоль некоторых или всех внешних поверхностей.
Предоставление внешней поверхности из материала с некоторой податливостью может
улучшить способность имплантата сопрягаться с суставом. В качестве
альтернативы, в некоторых сценариях может быть изготовлено устройство, у
которого внешняя поверхность имеет значение твердости по Шору выше, чем его
внутренние секции.
[0203]
Внешняя твердость
устройств будет подходящей для имплантата, чтобы работать внутри сустава.
Подходящие твердости будут очевидны для специалистов в данной области и могут
включать диапазон. Обычно жгуты обсуждаются в терминах шкалы твердости по Шору
и могут варьироваться от той, которая общепринята для инженерных пластмасс, до
закаленной стали и титана, и предпочтительно на части шкалы твердости Роквелла,
типичной для сталей, твердых пластмасс и керамических материалов. Из высокой
твердости, требуемой для устройства, легко очевидно, что устройство
функционирует совершенно иначе, чем устройства известного уровня техники. Целью
устройства настоящего изобретения является достижение эффекта пролета для
перекрытия дефектных областей. Однако в композитном варианте любой отдельный
компонент (например, компонент биоактивного материала, описанный ниже) может
быть мягче, чем поддерживающий материал.
[0204]
В настоящее время
системы ремонта суставов, включая устройства, используют металлические и/или
полимерные материалы. См., например, патент США № 6,203,576, выданный Afriat, et
al. 20 марта 2001 г.; патент США № 6,206,927, выданный Fell, et al. 27 марта
2001 г.; и патент США № 6,322,588, выданный Ogle, et al. 27 ноября 2001 г., и
ссылки, цитируемые в них. Аналогичным образом, широкий спектр металлов может
найти применение в практике настоящего изобретения и может быть выбран на
основе любых критериев, например, на основе упругости для придания желаемой
степени жесткости. Неограничивающие примеры подходящих металлов включают
серебро, золото, платину, палладий, иридий, медь, олово, свинец, сурьму,
висмут, цинк, титан, кобальт, нержавеющую сталь, никель, сплавы железа, сплавы
кобальта, такие как Elgiloy®, сплав кобальта-хрома-никеля, и MP35N, сплав
никеля-кобальта-хрома-молибдена, и Nitinol™, сплав никеля и титана, алюминий,
марганец, железо, тантал, другие металлы, которые могут медленно образовывать
поливалентные ионы металлов, например, для ингибирования кальцификации
имплантированных субстратов при контакте с жидкостями или тканями организма
пациента, и их комбинации.
[0205]
Подходящие синтетические
полимеры включают, без ограничений, полиамиды (например, нейлон), полиэфиры,
полистиролы, полиакрилаты, виниловые полимеры (например, полиэтилен,
политетрафторэтилен, полипропилен и поливинилхлорид), поликарбонаты,
полиуретаны, полидиметилсилоксаны, ацетаты целлюлозы, полиметилметакрилаты,
полиэфирэфиркетоны, полиэфиркетонкетон, этиленвинилацетаты, полисульфоны,
нитроцеллюлозы, аналогичные сополимеры и их смеси. Также могут использоваться
биорезорбируемые синтетические полимеры, такие как декстран, гидроксиэтилкрахмал,
производные желатина, поливинилпирролидон, поливиниловый спирт, поли[N-(2-гидроксипропил)метакриламид],
поли(гидроксикислоты), поли(эпсилон-капролактон), полимолочная кислота,
полигликолевая кислота, поли(диметилгликолевая кислота), поли(гидроксибутират)
и аналогичные сополимеры.
[0206]
Полимеры могут быть
получены любым из множества подходов, включая традиционные методы обработки
полимеров. Предпочтительные подходы включают, например, литье под давлением,
которое подходит для производства полимерных компонентов со значительными
структурными характеристиками, и подходы быстрого прототипирования, такие как
реакционное литье под давлением и стереолитография. Подложка может быть
текстурирована или сделана пористой либо путем физического истирания, либо
путем химического изменения для облегчения включения металлического покрытия.
[0207]
Полимер можно
вводить в форму, отражающую особенности суставной поверхности(ей) или других
суставных структур.
[0208]
Более одного металла
и/или полимера могут использоваться в сочетании друг с другом. Также могут
использоваться жидкие металлы. Например, один или несколько содержащих металл
субстратов могут быть покрыты полимерами в одной или нескольких областях или, в
качестве альтернативы, один или несколько содержащих полимер субстратов могут
быть покрыты в одной или нескольких областях одним или несколькими металлами.
[0209]
Устройство или его
части могут быть пористыми или с пористым покрытием. Компоненты пористых
поверхностей могут быть изготовлены из различных материалов, включая металлы,
керамику и полимеры. Эти компоненты поверхности, в свою очередь, могут быть
закреплены различными способами на множестве структурных сердечников,
сформированных из различных металлов. Подходящие пористые покрытия включают, но
не ограничиваются ими, металлические, керамические, полимерные (например,
биологически нейтральные эластомеры, такие как силиконовый каучук,
полиэтилентерефталат и/или их комбинации) или их комбинации. См., например,
патент США № 3,605,123, выданный Hahn 20 сентября 1971 г.; патент США №
3,808,606, выданный Tronzo 23 апреля 1974 г.; патент США № 3,843,975, выданный Tronzo
29 октября 1974 г.; патент США № 3,314,420, выданный Smith; патент США №
3,987,499, выданный Scharchach 26 октября 1976 г.; и немецкий Offenlegungsschrift
2,306,552. Может быть более одного слоя покрытия, и слои могут иметь одинаковую
или разную пористость. См., например, патент США № 3,938,198, выданный Kahn, et
al., выданный 17 февраля 1976 г.
[0210]
Покрытие может быть
нанесено путем окружения сердцевины порошкообразным полимером и нагревания до
отверждения с образованием покрытия с внутренней сетью взаимосвязанных пор.
Извилистость пор (например, мера длины к диаметру путей через поры) может быть
важна для оценки вероятного успеха такого покрытия при использовании на
протезном устройстве. См. также патент США № 4,213,816 Моррису, выданный 22
июля 1980 г. Пористое покрытие может быть нанесено в виде порошка, а изделие в
целом может быть подвергнуто повышенной температуре, которая связывает порошок
с подложкой. Выбор подходящих полимеров и/или порошковых покрытий может быть
определен с учетом учений и ссылок, цитируемых в настоящем документе, например,
на основе индекса расплава каждого.
[0211]
Любое из описанных
здесь устройств может также включать один или несколько биологических
материалов, как по отдельности, так и в сочетании с небиологическими
материалами. Неограничивающие примеры биологических материалов включают клетки
(например, клетки хрящевой ткани плода), биологические полимеры (например,
коллаген, эластин, шелк, кератин, желатин, полиаминокислоты, кошачьи кишечные
швы, полисахариды, такие как целлюлоза и крахмал), аутотрансплантаты,
аллотрансплантаты, ксенотрансплантаты и т. д. См. патент США № 5,478,739,
выданный Slivka, et al. 26 декабря 1995 г.; патент США № 5,842,477, выданный Naughton,
et al. 1 декабря 1998 г.; патент США № 6,283,980, выданный Vibe-Hansen, et al.
4 сентября 2001 г.; и патент США № 6,365,405, выданный Зальцманну и др. 4
февраля 2002 г.
[0212]
В некоторых
вариантах устройство может включать один или несколько отдельных (но
предпочтительно зацепляемых) компонентов. Например, двухкомпонентное устройство
может включать два компонента, где каждый компонент включает сопрягаемую
поверхность. Два компонента могут быть взаимозацепляемыми. При сопряжении друг
с другом контурные поверхности противостоят друг другу и образуют устройство,
которое вписывается в дефект, который необходимо исправить, и обеспечивает
суставную поверхность, которая имитирует или воспроизводит естественную
суставную поверхность. Может использоваться любой подходящий механизм
взаимозацепления, включая скользящую (например, шпоночную) систему;
блокировочный кламмер; систему взаимозацепления шара и шпоночного паза; систему
паза и фланца и т. д. В некоторых вариантах поверхности компонентов, которые
являются взаимозацепляемыми, изогнуты. Кривизна может быть отражением одной или
нескольких суставных структур.
[0213]
В других вариантах
исполнения конфигурация устройств изменяется при развертывании в суставе. Таким
образом, устройства могут быть спроектированы в начальной конфигурации. После
развертывания устройства могут принимать последующую конфигурацию, которая
отличается от начальной конфигурации. Например, устройства могут быть
многокомпонентными устройствами, которые в первой конфигурации имеют небольшой
профиль или небольшую трехмерную форму. После развертывания хирург позволяет
(или заставляет) устройство принять вторую конфигурацию, которая может иметь
больший профиль или общую трехмерную форму. Устройство может самоформироваться
в свою вторичную конфигурацию или, в качестве альтернативы, им можно
манипулировать, например, механическими средствами (например, разворачивая
устройство или сдвигая компоненты устройства относительно друг друга так, чтобы
они принимали большую вторую конфигурацию). Одним из преимуществ таких
вариантов исполнения является то, что требуются меньшие разрезы. Устройство
может, например, быть развернуто артроскопически таким образом. Таким образом,
предполагая, что последующая конфигурация может быть автоматической,
полуавтоматической или ручной.
[0214]
Методы и композиции,
описанные здесь, могут быть использованы для замены только части суставной
поверхности, например, области больного хряща или утраченного хряща на
суставной поверхности. В этих системах система восстановления суставной
поверхности может быть разработана для замены только области больного или
утраченного хряща или может выходить за пределы области больного или
утраченного хряща, например, на 3 или 5 мм в нормальный соседний хрящ. В
некоторых вариантах реализации протез заменяет менее чем приблизительно от 70%
до 80% (или любое значение между ними) суставной поверхности (например, любой
данной суставной поверхности, такой как один мыщелок бедренной кости и т. д.),
предпочтительно менее чем приблизительно от 50% до 70% (или любое значение
между ними), более предпочтительно менее чем приблизительно от 30% до 50% (или
любое значение между ними), более предпочтительно менее чем приблизительно от
20% до 30% (или любое значение между ними), еще более предпочтительно менее чем
приблизительно 20% суставной поверхности.
[0215]
E. Альтернативные
механизмы прикрепления
[0216]
Как будет понятно
специалистам в данной области, для крепления имплантатов в целевом суставе
могут быть предусмотрены различные механизмы крепления. Например, механизм
крепления может представлять собой гребни, штифты, штифты, поперечины и другие
выступы, которые входят в зацепление с сопрягаемой поверхностью имплантата. Эти
выступы или механизмы могут иметь различные формы и поперечные сечения, включая
пирамидальные, треугольные, конические, сферические, цилиндрические, круглые и
т. д. Можно использовать один механизм крепления или несколько механизмов по
желанию. Для достижения лучшего размещения можно использовать комбинации форм.
При использовании нескольких механизмов механизмы могут быть сформированы в
организованном узоре (например, ряды, круги и т. д.) или неорганизованный
(случайный) узор представляет собой конусообразную часть, предусмотренную на
нижней поверхности имплантата. Кроме того, при использовании более одного
механизма крепления ориентация относительно друг друга может быть параллельной
или непараллельной.
[0217]
В одном примере
конус расположен на нижней поверхности устройства таким образом, что он
находится внизу, например, вогнутой части большеберцового хряща. Конус, как и
сфера, может быть также отделен от нижней поверхности имплантата, например,
цилиндрическим элементом. Другие геометрии, подходящие для крепления, будут
очевидны для специалистов в этой области.
[0218]
В другом примере на
поверхности имплантата предусмотрены один или несколько цилиндрических или по
существу цилиндрических штифтов. Штифты ориентированы таким образом, что каждый
штифт параллелен по крайней мере одному другому штифту.
[0219]
Еще одним примером
полуфиксированного механизма крепления является магнит, который размещается под
субхондральным слоем кости, например, в большеберцовой кости. Другой магнит или
магнитный материал встраивается или прикрепляется к нижней поверхности
устройства, которое затем удерживается на месте первым магнитом. Как будет
понятно специалисту в данной области, можно использовать несколько магнитов,
связанных с каждой поверхностью. Кроме того, можно использовать комбинацию
магнитов таким образом, чтобы каждая поверхность имела один или несколько
магнитов, имеющих первый полюс, и один или несколько магнитов, имеющих второй
полюс, которые взаимодействуют с магнитом с противоположным полюсом магнита на
противоположной поверхности или связаны с ней. Такое расположение может быть
полезным, когда есть желание предотвратить вращение устройства внутри сустава,
обеспечивая при этом связь между двумя поверхностями.
[0220]
Еще одним примером
таких механизмов крепления является винт или якорь, который может быть вставлен
в субхондральную кость большеберцовой кости в нижней части вогнутой части
большеберцового хряща. Устройство может быть закреплено на винте или якоре или
может иметь полуфиксированную конструкцию, например, путем включения паза,
который скользит по винту или якорю.
[0221]
Высота имплантата
может быть отрегулирована для исправления суставного смещения или отклонения(й)
оси. Например, в коленном суставе суставная высота может быть отрегулирована
для исправления варусной или вальгусной деформации. Такая коррекция может быть
определена с помощью измерений оси или осей сустава, а также соседних суставов.
Например, для этой цели можно использовать КТ или МРТ или рентгенографию
конечности с нагрузкой.
[0222]
Толщина имплантата
также может быть выбрана или скорректирована для коррекции наличия слабости
связок. Например, в коленном суставе можно выбрать немного более толстый
имплантат для учета слабости или разрыва одной или нескольких крестообразных
или коллатеральных связок. Увеличение толщины имплантата может быть равномерным
или неравномерным, например, преимущественно на периферическом крае. Хирург
может использовать один или несколько пробных протезов или фактических
имплантатов во время операции, чтобы проверить, какая толщина имплантата дает
наиболее предпочтительный результат с точки зрения слабости суставов и
имплантатов.
[0223]
V. Имплантация
[0224]
Устройства,
описанные здесь, обычно имплантируются в область дефекта сустава. Имплантация
может быть выполнена с замещающим хрящ или регенерирующим материалом, все еще
прикрепленным к базовому материалу или удаленным из базового материала. Для
имплантации могут быть использованы любые подходящие методы и устройства, например,
устройства, описанные в патенте США № 6,375,658, выданном Hangody, et al. 23
апреля 2002 г.; патенте США № 6,358,253, выданном Torrie, et al. 19 марта 2002
г.; патенте США № 6,328,765, выданном Hardwick, et al. 11 декабря 2001 г.; и
международной публикации WO 01/19254, выданном Cummings, et al. 22 марта 2001
г.
[0225]
Имплантаты можно
вставить с помощью артроскопической помощи. Устройство не требует разреза от 15
до 30 см, используемого при некоторых однополюсных и тотальных
эндопротезированиях коленного сустава. Процедура выполняется под региональной
анестезией, как правило, эпидуральной анестезией. Жгут можно наложить на более
проксимальную часть конечности. Область тела, в которой находится сустав,
подлежащий восстановлению, подготавливается и накрывается стерильной тканью.
Например, в случае с коленом стилет используется для создания двух небольших
2-миллиметровых портов на переднемедиальной и переднелатеральной стороне
сустава с использованием классической артроскопической техники. Артроскоп вводится
через латеральный порт. Артроскопические инструменты вводятся через медиальный
порт. Дефект хряща можно визуализировать с помощью артроскопа. Устройство для
определения дефекта хряща можно поместить внутрь пораженного хряща. Зонд может
иметь U-образную форму, при этом первая ветвь касается центра пораженного хряща
внутри сустава, а вторая ветвь U остается снаружи сустава. Вторая ветвь U
указывает положение хряща относительно кожи. Хирург отмечает положение дефекта
хряща на коже. Над дефектом делается разрез длиной 3 см. Вставляются ретракторы
тканей и дефект визуализируется.
[0226]
Затем имплантат
вставляется в сустав. Переднее и заднее положение имплантата могут быть
обозначены цветом. Например, передний штифт может быть обозначен красным цветом
и маленькой буквой «A», в то время как задний штифт может быть зеленым цветом и
обозначен маленькой буквой «P». Аналогично, медиальная сторона имплантата может
быть обозначена желтым цветом и обозначена маленькой буквой «M», а латеральная
сторона имплантата может быть обозначена маленькой буквой «L».
[0227]
Области хряща могут
быть визуализированы, как описано в настоящем документе, для обнаружения
областей потери хряща и/или пораженного хряща. Можно определить границы и форму
хряща и субхондральной кости, прилегающих к пораженным областям. Можно
определить толщину хряща. Можно определить форму менисков или других суставных
структур. Размер и форма устройства определяются на основе одного или
нескольких из вышеуказанных измерений. В частности, система восстановления либо
выбирается (на основе наилучшего соответствия) из каталога существующих готовых
имплантатов с диапазоном различных размеров и кривизны, либо проектируется по
индивидуальному заказу или под конкретного пациента с использованием технологии
CAD/CAM. Индивидуально разработанный имплантат может быть создан с
использованием одного или нескольких параметров, зависящих от пациента.
Параметры, зависящие от пациента, могут быть получены с использованием одного
или нескольких измерений сустава пациента, подлежащего восстановлению. Кроме
того, библиотека существующих форм может быть порядка 30 размеров. Как будет
понятно специалистам в данной области, библиотека может содержать более 30 форм
или менее 30 форм, если это необходимо, не выходя за рамки объема изобретения.
[0228]
Более конкретно, для
имплантации устройства в тазобедренный сустав хирург должен сделать небольшой
надрез, как описано выше. Для обнажения тазобедренного сустава можно
использовать ретракторы тканей, а также другие хирургические инструменты,
которые обычно используются для хирургии тазобедренного сустава. Капсулу можно
открыть впоследствии. Второй хирург может потянуть за бедренную или
большеберцовую кость, чтобы открыть пространство между головкой бедренной кости
и вертлужной впадиной. Основной хирург, выполняющий процедуру, может затем
вставить устройство для артропластики в сустав. При необходимости хирург может
разрезать ligamentum capitis femoris , связку головки бедренной кости и удалить
части суставной поверхности, например, чтобы удалить разорванную ткань губы или
хрящевые лоскуты. Хирург также имеет возможность удалить жир, расположенный в
области подушки.
[0229]
В качестве
альтернативы, когда система артропластики состоит из саморасширяющегося
материала, например, нитинола, хирург может получить доступ к тазобедренному
суставу с помощью стандартного или модифицированного артроскопического подхода.
Затем имплантат может быть доставлен через тот же или второй порт или, в
качестве альтернативы, через небольшой разрез. Попав внутрь сустава, имплантат
может расширяться и принимать свою окончательную форму. Для облегчения
установки расширяющегося имплантата можно использовать направляющую или форму.
Направляющую или форму можно адаптировать к трехмерному контуру бедренной или
вертлужной суставной поверхности и поместить в предполагаемое положение для
имплантата. Затем имплантат можно продвигать вдоль направляющей или, например,
в полой камере внутри направляющей или формы. После того, как имплантат достиг
предполагаемого положения, направляющую или форму можно удалить, оставив
имплантат на месте.
[0230]
VI. Формы для
устройств
[0231]
В другом варианте
осуществления изобретения контейнер или скважина могут быть сформированы в
соответствии с выбранными спецификациями, например, чтобы соответствовать
материалу, необходимому для конкретного субъекта, или для создания запаса
материалов для ремонта и/или различных размеров. Размер и форма контейнера
могут быть спроектированы с использованием информации о толщине и кривизне,
полученной из сустава и из дефекта хряща. Более конкретно, внутренняя часть
контейнера может быть сформирована в соответствии с любыми выбранными
измерениями, например, полученными из дефекта(ов) хряща конкретного субъекта.
Контейнер (форма) может быть заполнен заменяющим материалом для формирования
устройства, которое будет имплантировано.
[0232]
Формы могут быть
созданы с использованием любой подходящей техники, например, компьютерных
устройств и автоматизации, например, компьютерного проектирования (CAD) и,
например, компьютерного моделирования (CAM). Поскольку полученный материал
обычно следует контуру внутренней части контейнера, он может лучше
соответствовать самому дефекту и облегчать интеграцию.
[0233]
VII. Имплантационные
направляющие и хирургические инструменты
[0234]
Формы, описанные
выше, также могут быть использованы для проектирования хирургических
имплантационных направляющих и инструментов, имеющих по крайней мере одну
внешнюю поверхность, которая соответствует или почти соответствует контуру
нижележащей суставной поверхности (кости и/или хряща). В некоторых вариантах
реализации две или более внешних поверхностей соответствуют соответствующим
суставным поверхностям. Инструмент в целом может быть круглым, круглым,
овальным, эллипсоидным, изогнутым или неправильной формы. Форма может быть
выбрана или скорректирована для соответствия или охвата области больного хряща
или области, немного большей, чем область больного хряща. В качестве
альтернативы инструмент может быть спроектирован таким образом, чтобы быть
больше, чем область больного хряща. Инструмент может быть спроектирован так,
чтобы включать большую часть или всю суставную поверхность. Два или более
инструментов могут быть объединены, например, для двух или более суставных
поверхностей.
[0235]
Можно получить одно
или несколько электронных изображений, предоставляющих координаты объекта,
которые определяют суставную и/или костную поверхность и форму. Биомеханические
оси сустава также можно определить, например, с помощью визуализационного
теста, такого как КТ или МРТ, или рентгенограммы стоя с весовой нагрузкой.
Например, если предполагается операция на коленном суставе, можно получить КТ
или спиральную КТ через коленный сустав. КТ может быть ограничена областью
коленного сустава, дистальной частью бедренной кости и проксимальной частью
большеберцовой кости. В качестве альтернативы сканирование может включать
изображения через тазобедренный сустав и, по желанию, также голеностопный
сустав. Таким образом, можно определить анатомические оси и выбрать
предпочтительные плоскости для хирургического размещения имплантата колена. Сканирование
может быть смежным.
[0236]
В качестве
альтернативы можно получить выбранные плоскости сканирования через область бедра
и лодыжки, чтобы определить анатомические оси. КТ можно объединить с
внутрисуставным введением контраста, чтобы визуализировать суставной хрящ. В
другом примере можно использовать неконтрастную КТ. Если контраст не
используется, можно оценить остаточную толщину хряща, например, с помощью
справочной базы данных по возрасту, полу, расе, росту и весу людей. При
прогрессирующем артрите можно предположить уменьшение нормальной толщины хряща.
Например, в коленном суставе можно предположить, что толщина хряща равна нулю
или близка к нулю в области нагрузки у пациентов с прогрессирующим артритом, в
то время как в задних областях, не несущих нагрузку, можно выбрать значение 2
мм или меньше. Затем эту предполагаемую толщину хряща можно добавить к кривизне
субхондральной кости, чтобы оценить форму суставной поверхности. Если
используется МРТ, можно получить сканирование с высоким разрешением через
колено, в котором хирург планирует операцию. Это сканирование полезно для
определения суставной геометрии. Сканирование с высоким разрешением можно
дополнить сканированием с более низким разрешением через соседние суставы и
кости, чтобы определить анатомические оси.
[0237]
Если предполагается
полная артропластика коленного сустава, сканирование с высоким разрешением
может быть получено в коленном суставе, в то время как сканирование с более
низким разрешением может быть получено в тазобедренном суставе и, по желанию, в
голеностопном суставе. Такие сканирования с более низким разрешением могут быть
получены с помощью катушки для тела или фазированной катушки для туловища.
[0238]
Тесты визуализации
также можно комбинировать. Например, сканирование колена с помощью МРТ можно
использовать для определения трехмерной геометрии коленного сустава, включая
субхондральную кость и хрящ. Сканирование колена с помощью МРТ можно
комбинировать с рентгенографией конечности в положении стоя с весовой
нагрузкой, которая описывает анатомические оси. Таким образом, можно получить
координаты объекта и анатомические оси, которые можно использовать для
определения предпочтительных плоскостей для хирургического вмешательства.
[0239]
Координаты объекта
могут быть использованы либо для формирования устройства для адаптации к
анатомии пациента, например, с использованием техники CAD/CAM, либо, в качестве
альтернативы, для выбора готового устройства, которое хорошо подходит к
суставной анатомии пациента. Как отмечено выше, инструмент может иметь
поверхность и форму, которые могут соответствовать всей или частям суставной
или костной поверхности и форме, например, подобно «зеркальному отображению»
имплантируемого устройства. Инструмент может включать апертуры, щели и/или
отверстия для размещения хирургических инструментов, таких как сверла и пилы и
тому подобное. Инструмент может использоваться как для частичной замены
сустава, так и для полной замены сустава. Например, при тотальной артропластике
коленного сустава инструмент может использоваться для точного размещения
плоскостей среза, необходимых для установки имплантата. Таким образом, можно
достичь более воспроизводимого положения имплантата с потенциалом улучшения
клинических результатов и долгосрочной выживаемости имплантата.
[0240]
Инструмент может
иметь один, два или более компонентов. Одна часть инструмента может быть
сделана из металла, а другая — из пластика. Например, поверхность, которая
касается суставной поверхности во время операции, может быть сделана из
пластика. Таким образом, его легко и дешево изготовить, например, с помощью
методов быстрого прототипирования. Пластиковый компонент может быть изготовлен
индивидуально для каждого пациента или предварительно выбран из ряда
существующих размеров. Часть(и) пластикового компонента, которая указывает в
сторону от суставной поверхности, может иметь одинаковую геометрию поверхности,
например, блочную, у всех пациентов. Таким образом, готовый металлический
компонент может быть применен к пластиковому компоненту. Металлический
компонент может включать хирургические направляющие, например, отверстия для
пил или сверл. Пластиковый компонент, как правило, будет иметь отверстия, через
которые хирургические инструменты могут быть продвинуты к кости или хрящу без
необходимости повреждения пластика.
[0241]
Пластиковый
компонент определяет положение металлического компонента и хирургических
направляющих по отношению к суставной поверхности. Между обоими компонентами
могут быть введены распорки, например, для регулировки глубины разрезов кости.
Таким образом, в коленном суставе хирург может проверить зазор сгибания и
разгибания и, используя распорки, отрегулировать зазоры и выбрать наиболее
подходящие плоскости разреза. Более того, если используются два или более
компонентов, между компонентами может быть разрешена ротационная регулировка.
Таким образом, хирург может, например, сбалансировать медиальный и латеральный
отсеки в коленном суставе. После выполнения любых дополнительных ротационных
регулировок компоненты могут быть зафиксированы относительно друг друга или
относительно кости или хряща, прежде чем хирург сделает какие-либо разрезы или
выполнит какие-либо другие манипуляции.
[0242]
Компонент(ы) и
инструменты могут быть разработаны для совместимости с существующими наборами
хирургических инструментов, используемых для артропластики, например, тотальной
артропластики коленного сустава. В частности, инструмент(ы) может помочь
сократить количество хирургических инструментов, используемых для
артропластики. Наконец, это воплощение может помочь улучшить послеоперационное
выравнивание имплантата(ов) относительно желаемого местоположения или
анатомических осей, тем самым уменьшая расшатывание протеза, износ имплантата,
нагрузки на кость и тем самым улучшая долгосрочные результаты.
[0243]
Обычно выбирается
положение, которое может привести к анатомически желательной плоскости среза
или ориентации отверстия сверла для последующего размещения имплантата. Более
того, направляющее устройство может быть спроектировано таким образом, чтобы
можно было контролировать глубину сверла или пилы, например, сверло или пила не
могут проникнуть в ткань глубже, чем определено толщиной устройства, а размер
отверстия в блоке может быть спроектирован таким образом, чтобы по существу
соответствовать размеру имплантата. Информация о других суставах или оси и
информация о выравнивании сустава или конечности могут быть включены при выборе
положения этих пазов или отверстий. Направляющие могут быть подготовлены для
любого из имплантатов изобретения.
[0244]
Переходя теперь к
конкретным примерам имплантационных направляющих, показанным на ФИГ. 28 и 17,
эти примеры приведены в иллюстративных целях. ФИГ. 28 иллюстрирует вид сверху руководство
по имплантации 1100 подходит для использования с имплантатом,
показанным на ФИГ. 8Л. Предусмотрено совместное соответствующее тело 1110.
Совместное соответствующее тело сконфигурировано так, чтобы иметь по крайней
мере одну конфигурацию внешней поверхности, которая соответствует конфигурации
внешней поверхности имплантата100 для использования. А ручка 1112 предоставляется
для того, чтобы пользователь мог поместить направляющую в соединение, где имплантат
будет размещен 100. Кроме того, якорь руководство 1114. В этом
случае якорь руководство 1114 находится в отверстии внутри тела 1110 в
форме креста. Как оценят те, кто разбирается в этом искусстве, якорь
руководство 1114 может принимать различные формы, в зависимости от ситуации,
чтобы позволить направляющей выполнять свою предполагаемую функцию. В этом
случае крестообразная форма позволяет пользователю идентифицировать суставную
поверхность сустава, где находится якорь 112 (показанный на ФИГ. 3Л
располагается на суставе. После того, как гид 1100 помещается на
целевую суставную поверхность, якоря руководство 1114 можно
использовать для: обозначения места, где якорь может получить доступ к суставу;
подтверждения места, где якорь может получить доступ к суставу; подготовки суставной
поверхности в месте, где может быть расположен якорь; или для комбинации этих
действий.
[0245]
Теперь обратимся к ориентиру 1200 показано
на ФИГ. 25А-Б, виды сверху направляющей, подходящей для использования с
имплантатом, показанным на ФИГ. 9А-Споказаны. Предоставляется тело 1210. Тело
сконфигурировано так, чтобы иметь по крайней мере одну внешнюю поверхность,
которая соответствует или почти соответствует конфигурации внешней поверхности
имплантата 150 для имплантации. А ручка 1212 предоставляется для
того, чтобы пользователь мог разместить направляющую на поверхности стыка, где имплантат 150. Кроме
того, предусмотрены одна или несколько направляющих анкеров 1214. В
этом случае направляющие анкеров 1214 ( 1214 ′, 1214 ″, 1214 ′″)
представляют собой круглые или по существу круглые отверстия внутри тело 1210 ,
которые достаточно велики в диаметре, чтобы вместить сверла для сверления
отверстий внутри кости, в которые вставляются штифты якоря 156 из имплантата.
Будет размещено 150. Как оценят те, кто разбирается в этом искусстве, якорь
руководство 1214 может принимать различные формы по мере
необходимости, чтобы позволить направляющей выполнять свою предполагаемую
функцию. Дополнительные руководства 1216. Дополнительные направляющие
могут выполнять ту же функцию, что и основные гиды 1214 или может
выполнять вторичную функцию. В этом случае направляющие анкера 1214 могут
использоваться для идентификации суставной поверхности сустава, где анкеры 156 (показаны
на ФИГ. 9 Б-С) можно расположить на суставе. После того, как гид 1200 помещается
на целевую суставную поверхность, якорь руководство 1214 можно
использовать для того, чтобы: отметить место, где якорь может получить доступ к
суставу; подтвердить место, где якорь может получить доступ к суставу;
подготовить суставную поверхность в месте, где якорь может быть расположен; или
их комбинации. Кроме того, направляющие 1216 можно использовать для
того, чтобы отметить место, где якорь может получить доступ к суставу;
подтвердить место, где якорь может получить доступ к суставу; подготовить
суставную поверхность в месте, где якорь может быть расположен; или их
комбинации.
[0246]
В другом варианте
реализации каркас может быть применен к кости или хрящу в областях, отличных от
пораженной кости или хряща. Каркас может включать держатели и направляющие для
хирургических инструментов. Каркас может быть прикреплен к одной или, предпочтительно,
нескольким ранее определенным анатомическим опорным точкам. В качестве
альтернативы положение каркаса может быть перекрестно зарегистрировано
относительно одного, предпочтительно, нескольких анатомических ориентиров, с
использованием теста визуализации, например, одного или нескольких
флюороскопических изображений, полученных интраоперационно. Можно получить одно
или несколько электронных изображений, предоставляющих координаты объекта,
которые определяют суставную и/или костную поверхность и форму. Эти координаты
объектов могут быть введены или переданы в устройство, например, вручную или
электронным способом, и информация может быть использована для перемещения
одного или нескольких держателей или направляющих для хирургических
инструментов. Обычно выбирается положение, которое может привести к
хирургически или анатомически желательной плоскости разреза или ориентации
просверленного отверстия для последующего размещения или другого имплантата,
включая геми-, одномыщелковую или полную артропластику. При выборе положения
этих пазов или отверстий можно включить информацию о других суставах или осях,
а также информацию о выравнивании сустава или конечности.
[0247]
Благодаря
анатомическому выравниванию с выбранной нижележащей суставной поверхностью,
предпочтительное расположение и ориентация направляющих пил, отверстий для
сверления или направляющих для устройств для рассверливания могут быть созданы
в соответствующем инструменте. Интраоперационно хирургический вспомогательный
инструмент применяется к суставной поверхности(ям), с помощью которой он
достигает почти или идеальной анатомической посадки. Затем хирург может ввести
пилу (или другой инструмент) через направляющую(ие) и подготовить сустав (хрящ
или кость) к процедуре. Разрезая хрящ и/или кость вдоль анатомически
определенных плоскостей, можно достичь более воспроизводимого размещения, что в
конечном итоге приводит к улучшению послеоперационных результатов за счет
оптимизации биомеханических напряжений.
[0248]
Анатомически
правильные инструменты, описанные здесь, могут быть созданы несколькими
способами и могут быть изготовлены из любого материала, предпочтительно
полупрозрачного материала, такого как пластик, люцит, силастик, SLA или тому
подобное, и обычно имеют форму блока до формования. Кроме того, могут быть
также созданы и использованы повторно используемые инструменты (например,
формы). Неограничивающие примеры повторно используемых материалов включают
замазки и другие деформируемые материалы (например, массив регулируемых близко
расположенных штифтов, которые могут быть настроены для соответствия топографии
поверхности сустава). В этих вариантах осуществления форма может быть создана
непосредственно из сустава во время операции или, в качестве альтернативы,
создана из изображения сустава, например, с использованием одной или нескольких
компьютерных программ для определения координат объекта, определяющих контур
поверхности сустава, и передачи (например, набора) этих координат инструменту.
Впоследствии инструмент может быть точно выровнен по суставу и, соответственно,
сверло и имплантат могут быть более точно размещены в суставной поверхности и
над ней.
[0249]
В вариантах
одноразового и многоразового использования инструмент может быть спроектирован
таким образом, что глубина блока контролирует глубину сверла или пилы, т. е.
сверло или пила не могут проникнуть в ткань глубже, чем на глубину блока, а
размер отверстия в блоке может быть спроектирован таким образом, чтобы, по
существу, соответствовать аспектам размера имплантата. Инструмент может использоваться
для общей имплантации протеза, включая, помимо прочего, имплантаты для
восстановления суставов, описанные здесь, и для рассверливания костного мозга в
случае геми-, одноартикулярной или тотальной артропластики или других
артикулярных систем, включая биологическое восстановление.
[0250]
Эти хирургические
инструменты также можно использовать для удаления участка пораженного хряща или
участка, немного превышающего пораженный хрящ.
[0251]
Идентификация и подготовка
места имплантации, и установка имплантата могут поддерживаться системой
хирургии с визуальным контролем (хирургической навигационной системой). В такой
системе положение или ориентация хирургического инструмента относительно
анатомии пациента могут отслеживаться в режиме реального времени на одном или
нескольких 2D- или 3D-изображениях. Эти 2D- или 3D-изображения могут быть
рассчитаны на основе изображений, полученных до операции, таких как изображения
МРТ или КТ. Положение и ориентация хирургического инструмента определяются с
помощью маркеров, прикрепленных к инструменту. Эти маркеры могут быть
обнаружены детектором с использованием, например, оптических, акустических или
электромагнитных сигналов. Хирургические навигационные системы также могут
использоваться без визуального контроля, например, путем определения
анатомических осей с использованием исследований движения конечности.
[0252]
В других вариантах
осуществления хирургические инструменты, описанные здесь, могут включать один
или несколько материалов, которые затвердевают, образуя форму суставной
поверхности. Было описано большое разнообразие материалов, которые затвердевают
in situ, включая полимеры, которые могут быть вызваны для прохождения фазового
изменения, например, полимеры, которые являются жидкими или полужидкими и
затвердевают до твердых веществ или гелей при воздействии воздуха, применении
ультрафиолетового света, видимого света, воздействии крови, воды или других
ионных изменений. (См. также патент США № 6,443,988 и документы, цитируемые в
нем). Неограничивающие примеры подходящих отверждаемых и упрочняющихся
материалов включают полиуретановые материалы (например, патент США № 6,443,988,
выданный Felt, et al. 3 сентября 2002 г.; патент США № 5,288,797, выданный Khalil,
et al. 22 февраля 1994 г.; патент США № 4,098,626, выданный Graham, et al. 4
июля 1978 г., и патент США № 4,594,380, выданный Chapin, et al. 10 июня 1986
г.; и Lu et al. (2000) BioMaterials 21(15): 1595 - 1605, описывающий
пористые пены поли(L-молочной кислоты); гидрофильные полимеры, как описано,
например, в патенте США № 5,162,430, выданный Rhee, et al. 10 ноября 1992 г.
гидрогелевые материалы, такие как описанные в Wake et al. (1995) Cell
Transplantation 4(3): 275 - 279 , Wiese et al.
(2001) J. Biomedical Materials Research 54(2): 179 - 188 и
Marler et al. (2000) Plastic Reconstruct. Surgery 105(6): 2049 - 2058 ;
материалы на основе гиалуроновой кислоты (например, Duranti et al. (1998) Dermatologic
Surgery 24(12): 1317 - 1325 ); расширяющиеся шарики,
такие как хитиновые шарики (например, Yusof et al. (2001) J. Biomedical Materials
Research 54(1): 59 - 68 ); и/или материалы,
используемые в стоматологии (см., например, Brauer and Antonucci, «Dental Applications»
pp. 257-258 в «Concise Encyclopedia of Polymer Science and Engineering» и
патент США № 4,368,040, выданный Weissman 11 января 1983 г.). Можно
использовать любой биосовместимый материал, который достаточно текучий, чтобы
его можно было доставить в сустав и там полностью отвердеть in situ в
физиологически приемлемых условиях. Материал также может быть биоразлагаемым.
[0253]
Отверждаемые
материалы могут использоваться в сочетании с хирургическим инструментом, как
описано здесь. Например, хирургический инструмент может включать в себя одно
или несколько отверстий, приспособленных для приема инъекций, и отверждаемые
материалы могут вводиться через отверстия. До затвердевания in situ материалы
могут соответствовать суставной поверхности, обращенной к хирургическому
инструменту, и, соответственно, могут образовывать отпечаток поверхности при
затвердевании, тем самым воссоздавая нормальную или почти нормальную суставную
поверхность. Кроме того, отверждаемые материалы или хирургические инструменты
также могут использоваться в сочетании с любым из описанных здесь тестов и
анализов визуализации, например, путем формования этих материалов или
хирургических инструментов на основе изображения сустава.
[0254]
Теперь обратимся к
ФИГ. 27. А-Д, показаны этапы метода имплантации устройств, описанных в
этом изобретении. Сначала пользователь делает надрез для доступа к целевому
суставу 2610 . После этого поверхность сустава подготавливается с
помощьюруководство по имплантации 2620. Подготовка поверхности
сустава может включать, например, определение места, где имплант может
находиться в суставе, маркировку места, где имплант может прикрепиться, и/или
подготовку суставной поверхности для приема импланта. Этот процесс подготовки
может быть повторен по мере необходимости. Как поймут специалисты в данной
области, при подготовке поверхности сустава пользователь может сначала
определить место, где будет находиться имплант, а затем подготовить
поверхность, разметив суставную поверхность или удалив кость или хрящ. После
подготовки поверхности сустава имплант устанавливается 2640. Установка
импланта может осуществляться либо путем размещения импланта на поверхности,
либо путем приклеивания импланта к поверхности с использованием описанных здесь
методов. После установки импланта в сустав рана закрывается 2650 .
[0255]
Теперь обратимся к
шагам, показанным на ФИГ. 27. Б, пользователь делает надрез для доступа к
целевому суставу 2610. После этого к суставу 2660 прикрепляется
рамка . Хотя это и не показано на этой схеме, этапы подготовки сустава,
показанные на ФИГ. 27, а может быть выполнено. Затем имплантат устанавливается 2665 на
каркас. После установки имплантата в сустав рана закрывается 2650 .
[0256]
Теперь обратимся к
шагам, показанным на ФИГ. 27. С, пользователь делает надрез для доступа к
целевому суставу 2610. После этого больной хрящ удаляется из сустава 2670. Хотя
это и не показано на этой схеме, дополнительные этапы подготовки сустава,
показанные на ФИГ. 27, а также может быть выполнено без отступления от объема
изобретения. Затем имплантат устанавливается 2675. После установки
имплантата в сустав рана закрывается 2650 .
[0257]
Теперь обратимся к
шагам, показанным на ФИГ. 27. Д, пользователь делает надрез для доступа к
целевому суставу 2610. Хотя это и не показано на этой схеме,
дополнительные шаги по подготовке сустава, показанные на ФИГ. 27, а также может
быть выполнено без отступления от объема изобретения. После этого имплантат
вставляется 2680. Затем положение имплантата опционально
корректируется 2682. После того, как имплантат вставлен и
позиционирован, профиль имплантата корректируется 2684. После того,
как имплантат установлен в суставе и отрегулирован, рана закрывается 2650. Выбранная
высота или профиль имплантата могут быть выбраны для изменения несущей
способности относительно сустава. Кроме того, высота имплантата может быть
отрегулирована с учетом анатомического смещения костей или суставных структур.
[0258]
VII. Комплекты
[0259]
Также здесь описаны
наборы, включающие один или несколько методов, систем и/или композиций,
описанных здесь. В частности, набор может включать одно или несколько из
следующего: инструкции (методы) получения электронных изображений; системы или
инструкции для оценки электронных изображений; одно или несколько компьютерных
средств, способных анализировать или обрабатывать электронные изображения;
и/или один или несколько хирургических инструментов для имплантации имплантата.
Наборы могут включать другие материалы, например, инструкции, реагенты,
контейнеры и/или средства визуализации (например, пленки, держатели, цифровые
преобразователи и т. д.).
[0260]
Следующие примеры
включены для более полной иллюстрации настоящего изобретения. Кроме того, эти
примеры представляют предпочтительные варианты осуществления изобретения и не
предназначены для ограничения его объема.
[0261]
Вышеизложенное
описание вариантов осуществления настоящего изобретения было предоставлено в
целях иллюстрации и описания. Оно не предназначено для того, чтобы быть
исчерпывающим или ограничивать изобретение точными раскрытыми формами. Многие
модификации и вариации будут очевидны для практикующего специалиста в данной
области. Варианты осуществления были выбраны и описаны для того, чтобы наилучшим
образом объяснить принципы изобретения и его практическое применение, тем самым
позволяя другим специалистам в данной области понять изобретение и различные
варианты осуществления с различными модификациями, которые подходят для
конкретного предполагаемого использования. Предполагается, что объем
изобретения определяется следующими пунктами формулы изобретения и их
эквивалентностью.
Что
заявлено:
1. Имплантат,
подходящий для коленного сустава, имеющий верхнюю поверхность и нижнюю
поверхность, где верхняя поверхность противостоит по крайней мере части
бедренной кости, а нижняя поверхность противостоит по крайней мере части
большеберцовой поверхности, и далее где по крайней мере одна из верхней или
нижней поверхностей имеет трехмерную форму, которая по существу соответствует
форме одной из поверхностей бедренной кости и большеберцовой кости.
2. Имплантат по п.
1, в котором верхняя поверхность и нижняя поверхность имеют трехмерную форму,
которая по существу соответствует форме по крайней мере одной из суставных
поверхностей, к которой примыкает верхняя поверхность имплантата, и нижней
поверхности имплантата.
3. Имплантат по п.
1, в котором имплантат имеет толщину дефекта хряща у пациента.
4. Имплантат по п.
1, в котором имплантат имеет толщину 85% дефекта хряща у пациента.
5. Имплантат по п.
1, в котором имплантат имеет толщину от 65% до 100% дефекта хряща у пациента.
6. Имплантат по п.
1, в котором имплантат имеет толщину дефекта хряща плюс предварительно
определенное значение смещения.
7. Имплантат по п.
6, в котором указанное значение смещения может быть выбрано для корректировки
смещения оси.
8. Имплантат по п.
1, в котором имплантат изготовлен из материала, включающего металл или
металлический сплав.
9. Имплантат по п.
1, в котором материал содержит один или несколько биологически активных
материалов.
10. Имплантат по п.
6, в котором имплантат покрыт биологически активным материалом.
11. Имплантат по п.
1, в котором имплантат состоит из металла или металлического сплава и полимера.
12. Имплантат по п.
1, дополнительно имеющий структуру для прикрепления по крайней мере на одной из
верхней поверхности и нижней поверхности, выбранную из группы, состоящей из:
гребней, штифтов, штифтов, поперечин, зубов и выступов.
13. Имплантат по п.
12, дополнительно имеющий множество структур для прикрепления.
14. Имплантат по п.
13, в котором относительная ориентация структур для прикрепления выбрана из
группы, состоящей из: симметричной, асимметричной, рядов, кругов, треугольников
и случайной.
15. Имплантат по п.
1, дополнительно имеющий периферическую структуру, выбранную из группы,
состоящей из гребней и губ.
16. Имплантат по п.
15, в котором периферическая структура простирается вдоль всего периметра
имплантата.
17. Имплантат по п.
15, в котором периферическая структура простирается вдоль части периметра
имплантата.
18. Имплантат по п.
1, в котором каждая из верхней поверхности и нижней поверхности имеет наклон
относительно продольной оси через по крайней мере часть имплантата, и далее
наклон верхней поверхности относительно наклона нижней поверхности выбран из
группы, состоящей из: положительного, отрицательного и нулевого.
19. Имплантат по п.
1, в котором имплантат приближается по форме к одной из первой и второй
суставной поверхности.
20. Имплантат по п.
19, в котором имплантат выбран из библиотеки имплантатов.
21. Имплантат по п.
1, в котором имплантат изменяет конфигурацию после вставки в сустав.
22. Имплантат по п.
1, в котором имплантат дополнительно содержит первый компонент и второй
компонент.
23. Имплантат по п.
22, в котором первый компонент и второй компонент являются одним из:
интегрально сформированными, неделимо сформированными, взаимосвязанно
сформированными и взаимозависимо сформированными.
24. Имплантат по п.
22, в котором первый компонент входит в сочленение по меньшей мере в одном из
следующих положений: фиксированно, скользяще, вращательно.
25. Имплантат по п.
22, в котором второй компонент входит в сочленение по меньшей мере в одном из
следующих положений: фиксированно, скользяще и вращательно.
26. Имплантат
по пунктам 22 , 23 , 24 и 25 , в
котором первый компонент взаимодействует со вторым компонентом.
27. Имплантат
по пунктам 22 , 23 , 24 и 25 , в
котором первый компонент помещается внутри второго компонента.
28. Имплантат
по пунктам 22 , 23 , 24 и 25 , в
котором первый компонент скользящим образом взаимодействует со вторым
компонентом.
29. Имплантат
по пунктам 22 , 23 , 24 и 25 , в
котором первый компонент вращательно взаимодействует со вторым компонентом.
30. Имплантат
по пунктам 1 , 22 , 23 , 24 и 25 ,
в котором часть имплантата имеет магнит.
31. Имплантат по п.
1, в котором имплантат имеет множество компонентов.
32. Имплантат по п.
31, в котором первый компонент множества компонентов входит в сочленение по
меньшей мере в одном из следующих положений: фиксированно, скользяще и
вращательно.
33. Имплантат по п.
31, в котором второй компонент множества компонентов входит в сочленение по
меньшей мере в одном из следующих положений: фиксированно, скользяще и
вращательно.
34. Имплантат
по пунктам 31 , 32 и 33 , в котором первый
компонент из множества компонентов взаимодействует со вторым компонентом из
множества компонентов.
35. Имплантат
по пунктам 31 , 32 и 33 , в котором первый
компонент из множества компонентов помещается внутри второго компонента из
множества компонентов.
36. Имплантат
по пунктам 31 , 32 и 33 , в котором первый
компонент из множества компонентов скользящим образом взаимодействует со вторым
компонентом из множества компонентов.
37. Имплантат
по пунктам 31 , 32 и 33 , в котором первый
компонент из множества компонентов вращательно взаимодействует со вторым
компонентом из множества компонентов.
38. Имплантат по п.
1, в котором имплантат имеет форму, сформированную по периметру, выбранную из
группы, состоящей из: круглая, эллиптическая, яйцевидная, почковидная,
квадратная, прямоугольная, в значительной степени круглая, в значительной
степени эллиптическая, яйцевидная, почковидная, в значительной степени
квадратная и в значительной степени прямоугольная.
39. Имплантат по п.
1, в котором имплантат имеет форму поперечного сечения по меньшей мере одной из
нижней поверхности и верхней поверхности, выбранной из группы, состоящей из
сферической, полусферической, асферической, выпуклой, вогнутой, в значительной
степени выпуклой и в значительной степени вогнутой.
40. Имплантат по п.
1, в котором имплантат представляет собой имплантат, соответствующий дефекту
хряща.
41. Имплантат по п.
1, в котором имплантат представляет собой имплантат, выступающий из хряща.
42. Имплантат по п.
1, в котором имплантат представляет собой имплантат, соответствующий
субхондральной кости.
43. Имплантат по п.
1, в котором имплантат хирургически имплантирован через разрез 10 см или менее.
44. Имплантат по п.
1, в котором имплантат хирургически имплантирован через разрез 6 см или менее.
45. Имплантат по п.
1, в котором имплантат хирургически имплантирован через разрез 4 см или менее.
46. Имплантат по п.
1, в котором диапазон движения сустава восстановлен до 80–99,9% от нормального
движения сустава.
47. Имплантат по п.
1, в котором диапазон движения сустава восстановлен до 90–99,9% от нормального
движения сустава.
48. Имплантат по п.
1, в котором диапазон движения сустава восстановлен до 95–99,9% от нормального
движения сустава.
49. Имплантат по п.
1, в котором диапазон движения сустава восстановлен до 98–99,9% от нормального
движения сустава.
50. Имплантат по п.
1, в котором по крайней мере часть периферии имплантата имеет большую толщину,
чем центральная часть имплантата.
51. Имплантат по п.
1, в котором центральная часть имплантата имеет большую толщину, чем по крайней
мере часть периферии.
52. Имплантат по п.
1, в котором край имплантата закруглен в одном или нескольких местах.
53. Имплантат по п.
1, в котором верхний край простирается дальше медиально, латерально, вперед
и/или назад, чем нижний край.
54. Имплантат по п.
1, в котором нижний край простирается дальше медиально, латерально, вперед
и/или назад, чем верхний край.
55. Имплантат
по пунктам 1 , 22 и 31 , имеющий переднюю часть,
заднюю часть, боковую часть и медиальную часть, причем имплантат имеет толщину
вдоль по крайней мере одной из передней части, задней части, боковой части и
медиальной части устройства, которая равна или больше толщины по крайней мере
одной из боковой, медиальной, передней и задней части имплантата.
56. Имплантат
по пунктам 1 , 22 и 31 , имеющий переднюю часть,
заднюю часть, боковую часть и медиальную часть, причем имплантат имеет толщину
вдоль по крайней мере одной из передней части, задней части, боковой части и
медиальной части устройства, которая равна или меньше толщины по крайней мере
одной из боковой, медиальной, передней и задней части имплантата.
57. Имплантат,
подходящий для тазобедренного сустава, имеющий верхнюю поверхность и нижнюю
поверхность, где верхняя поверхность зацепляет по крайней мере часть вертлужной
впадины, а нижняя поверхность зацепляет по крайней мере часть головки бедренной
кости, и далее где по крайней мере часть по крайней мере одной из верхней или
нижней поверхностей имеет трехмерную форму, которая по существу соответствует
форме одной из поверхностей вертлужной впадины и головки бедренной кости.
58. Имплантат,
подходящий для тазобедренного сустава, имеющий верхнюю поверхность и нижнюю
поверхность, где верхняя поверхность зацепляет по крайней мере часть головки
бедренной кости, а нижняя поверхность зацепляет по крайней мере часть
вертлужной впадины, и далее где по крайней мере часть по крайней мере одной из
верхней или нижней поверхностей имеет трехмерную форму, которая по существу
соответствует форме одной из поверхностей вертлужной впадины и головки бедренной
кости.
59. Имплантат,
подходящий для голеностопного сустава, имеющий верхнюю поверхность и нижнюю
поверхность, где верхняя поверхность зацепляет по крайней мере часть
дистального отдела большеберцовой кости, а нижняя поверхность зацепляет по
крайней мере часть купола таранной кости, и далее где по крайней мере часть по
крайней мере одной из верхней или нижней поверхностей имеет трехмерную форму,
которая по существу соответствует форме одной из поверхностей дистального
отдела большеберцовой кости и купола таранной кости.
59. Имплантат,
подходящий для голеностопного сустава, имеющий верхнюю поверхность и нижнюю
поверхность, где верхняя поверхность зацепляет по крайней мере часть купола
таранной кости, а нижняя поверхность зацепляет по крайней мере часть дистального
отдела большеберцовой кости, и далее где по крайней мере часть по крайней мере
одной из верхней или нижней поверхностей имеет трехмерную форму, которая по
существу соответствует форме одной из поверхностей дистального отдела
большеберцовой кости и купола таранной кости.
60. Имплантат,
подходящий для сустава пальца ноги, имеющий проксимальную поверхность и
дистальную поверхность, где проксимальная поверхность зацепляет по крайней мере
часть головки плюсневой кости, а дистальная поверхность зацепляет по крайней
мере часть проксимальной фаланги, и далее где по крайней мере часть по крайней
мере одной из проксимальной или дистальной поверхностей имеет трехмерную форму,
которая по существу соответствует форме одной из поверхностей головки плюсневой
кости и проксимальной фаланги.
61. Имплантат,
подходящий для плечевого сустава, имеющий первую поверхность и вторую
поверхность, где первая поверхность зацепляет по крайней мере часть головки
плечевой кости, а вторая поверхность зацепляет по крайней мере часть суставной
ямки, и далее где по крайней мере часть по крайней мере одной из первой или
второй поверхностей имеет трехмерную форму, которая по существу соответствует
форме одной из поверхностей головки плечевой кости и суставной ямки.
62. Имплантат,
подходящий для локтевого сустава, имеющий первую поверхность и вторую
поверхность, где первая поверхность зацепляет по крайней мере часть дистального
отдела плечевой кости, а вторая поверхность зацепляет по крайней мере часть по
крайней мере одной из локтевой кости и лучевой кости, и далее где по крайней
мере часть по крайней мере одной из первой или второй поверхностей имеет
трехмерную форму, которая по существу соответствует форме одной из поверхностей
дистального отдела плечевой кости, локтевой кости и лучевой кости.
63. Имплантат,
подходящий для лучезапястного сустава, имеющий первую поверхность и вторую
поверхность, где первая поверхность зацепляет по крайней мере часть дистального
отдела лучевой кости, а вторая поверхность зацепляет по крайней мере часть
дистального отдела локтевой кости, и далее где по крайней мере часть по крайней
мере одной из первой или второй поверхностей имеет трехмерную форму, которая по
существу соответствует форме одной из поверхностей дистального отдела лучевой
кости и дистального отдела локтевой кости.
64. Имплантат,
подходящий для сустава пальца, имеющий первую поверхность и вторую поверхность,
где первая поверхность зацепляет по крайней мере часть головки пястной кости, а
вторая поверхность зацепляет по крайней мере часть основания проксимальной
фаланги, и далее где по крайней мере часть по крайней мере одной из первой или
второй поверхностей имеет трехмерную форму, которая по существу соответствует
форме одной из поверхностей головки пястной кости и проксимальной фаланги.
65. Интерпозиционный
имплантат, подходящий для коленного сустава, имеющий верхнюю поверхность и
нижнюю поверхность, где верхняя поверхность противостоит по крайней мере части
бедренной кости, а нижняя поверхность противостоит по крайней мере части
большеберцовой поверхности, и далее где по крайней мере часть по крайней мере
одной из верхней или нижней поверхностей имеет трехмерную форму, которая по
существу соответствует форме одной из поверхностей бедренной кости и
большеберцовой кости.
66. Имплантат, подходящий для сустава млекопитающего, имеющий первую поверхность и вторую поверхность, где первая поверхность противостоит по крайней мере части первой суставной поверхности, а вторая поверхность противостоит по крайней мере части второй суставной поверхности, и далее где по крайней мере часть по крайней мере одной из первой или второй поверхностей имеет трехмерную форму, которая по существу соответствует форме одной из поверхностей бедренной кости и большеберцовой кости.
Внешние ссылки
Lang P, Steines D, Bouadi H, Miller D. Minimally
invasive joint implant with 3-dimensional geometry matching the articular
surfaces. US20040133276A1 October 7, 2003. 2004. patents.google
Публикации изобретения
ATE497740 (T1)
AU2003284035 (A1)
CA2501041 (A1)
EP1555962 (A1)
EP1555962 (B1)
HK1072710 (A1)
JP2006501977 (A)
TW200412918 (A)
TWI231755 (B)
US2004133276 (A1)
US2004138754 (A1)
US2011066245
US2014250676 (A1)
US7799077 (B2)
US8709089 (B2)
US9872773 (B2)
WO2004032806 (A1)
WO2004032806 (A9)
Авторы
и принадлежность
Филипп Ланг (Philipp Lang), Lexington, MA (US)
Дэниел Стайнс (Daniel Steines), Palo Alto, CA (US)
Хасен Буади (Hacene Bouadi), Palo Alto, CA (US)
Дэвид Миллер (David Miller), Palo Alto, CA (US)
Барри Линдер (Barry Linder), Danville, CA (US)
Сесили Снайдер (Cecily Snyder), East Falmouth, MA (US)
Ключевые слова
ligamentum capitis femoris, ligamentum teres, связка головки бедра, эндопротез, протез, изобретение, однополюсной, субтотальный
NB! Добросовестная практика использования: копирование для целей критики, обзора, комментариев, исследований и частного изучения в соответствии с Законами об авторском праве: Copyright Laws of the US: 17 U.S.C. §107; Copyright Law of the EU: Dir. 2001/29/EC, art.5/3a,d; Copyright Law of the RU: ГК РФ ст.1274/1.1-2,7.