Онлайн версия от 02.03.2025
Нижний портал
для артроскопии тазобедренного сустава: пилотное исследование.
Часть 1. Предыстория
и гипотеза
Архипов С.В., независимый исследователь, Йоенсуу,
Финляндия
Содержание
Часть 1.Предыстория и гипотеза
[1].
Введение
[2].
Проход через нижний портал
[3].
Основные положительные стороны предложенной методики
[4].
Специфические опасности предложенной методики
[5].
Основные ограничения предложенной методики
[6].
Список литературы (Часть 1)
Часть 2. Прототипы
нижнего портала
[7]. Открытое вправление
[8]. Пункция и артрография
[9]. Артроскопия и санация
[10]. Список литературы (Часть 2)
Артроскопия тазобедренного сустава считается сложной и требующей больших затрат хирургической процедурой (2015SalasAP). Вместе с тем она обеспечивает динамическую и точную оценку тазобедренного сустава, и признается золотым стандартом диагностики (2018JamilM_WittJ). Артроскопия тазобедренного сустава, возможно, является одним из последних рубежей в спортивной медицине (2019MaldonadoDR_DombBG).
 |
| Рис. 1. Отсеки тазобедренного сустава (схематично); красным выделен центральный отсек, синим выделен периферический отсек (из 1892PoirierPJ, без изменений). |
Традиционно в тазобедренном суставе артроскопические хирурги выделяют три отсека: центральный, периферический, а снаружи сустава – латеральный, также называемый перитрохантерный (2008RobertsonWJ_KellyBT). В центральном отсеке тазобедренного сустава расположены значимые структурные элементы: 1/2 головки бедренной кости, ямка, вырезка и полулунная поверхность вертлужной впадины, синовиальные складки, жировая клетчатка, поперечная связка вертлужной впадины, внутренняя поверхность вертлужной губы, связка головки бедренной кости, чаще обозначаемая на латыни ligamentum capitis femoris (LCF) и ligamentum teres (Рис. 1). Для артроскопического подхода к вышеуказанному пространству используют следующие порталы: передний, переднебоковой, среднепередний, дистальный переднебоковой и заднебоковой (2016ApratoA_MasseA; 2020TangHC_DienstM) (Рис. 2).
Главным условием проникновения в центральный отсек является частичное смещение головки бедренной кости из вертлужной впадины в латеральном направлении. Замечено, что обычно достаточно растяжения 8-10 мм (2024GursoyS_ChahlaJ). Иногда средняя дистракция составляет 13-15 мм (2011BadylakJS_KeeneJS). С целью ятрогенного подвывиха бедра используют операционный дистрактор, а также вытяжение на операционном столе с усилием от 25 до 200 фунтов (~11.3-90.7 кг), что соответствует от 112 до 900 Н (1995McCarthyJC_BusconiB). При этом «тяга и средства для дистракции остаются мощным источником проблем для неосторожных» (2010SimpsonJ_VillarR). Положение пациента и продолжительность вытяжения являются основными факторами (2012PapavasiliouAV_BardakosNV).
Литература об осложнениях обсуждаемого хирургического вмешательства обширна и детально иллюстрирует опасности, связанные с вытяжением ноги, травмированием нейроваскулярных структур, компрессией в области промежности и наружного расположения порталов (2006LoP_ShihCH; 2009MatsudaDK; 2011SaidHG_DienstM; 2012PapavasiliouAV_BardakosNV; 2013ChanK_AyeniOR; 2013KowalczukM_AyeniOR; 2014DippmannC_HölmichP; 2014GuptaA_DombBG; 2016DuplantierNL_HarrisJD; 2016NakanoN_KhandujaV; 2017FrandsenL_LindM; 2017StoneAV_StubbsAJ; 2017DegenRM_LymanS; 2017SeijasR_CugatR; 2018SalasAP_GarciaJM; 2019AyeniOR_KellyBT; 2019BaileyTL_MaakTG; 2025ChiangCC_ChanYS, 2025GüvenŞ_FıratA). В отдельных исследованиях отмечается, что негативные явления, обусловленные тракцией при артроскопии тазобедренного сустава, обнаруживаются у 74% пациентов (2017FrandsenL_LindM). Основные проблемы после лечения патологии центрального отсека тазобедренного сустава с дистракцией:
- травмы мягких тканей промежности от воздействия противоупора (промежностного поста), вызывающего повреждение наружных половых органов: отеки, гематомы, ссадины, разрывы мошонки, влагалища, малых половых губ, некрозы кожи;
- нейропраксия: полового, бедренного, седалищного, малоберцового нерва вследствие сжатия или избыточного удлинения, а также латерального кожного нерва бедра от тракции или от воздействия инструментом;
- эректильная дисфункция;
- воздействие на
мочевыделительную функцию;
- сосудистая обструкция основных артерий на уровне лодыжки;
- патология дистальных отделов нижней конечности в виде локальной гиперкомпрессии кожи, длительной боли и гипестезии в области стопы, коленного и голеностопного сустава;
- повреждения суставного хряща головки бедра и вертлужной губы инструментами;
- ущемление инструмента между головкой бедра и вертлужной впадиной;
- асептический некроз головки бедренной кости;
- возможно, послеоперационный подвывих и вывих бедра;
- вероятно, перелом шейки бедра без смещения, описываемый как «стрессовый».
Перечисленное заставляет задуматься об оправданности вытяжения. В норме внутреннее отверстие вертлужной губы меньше, чем диаметр головки. Вертлужная губа эластично охватывает головку бедренной кости, удерживая ее во впадине, и герметизирует центральный отсек. Согласно S. Garbe (1998), ширина вертлужной губы составляет 10-12 мм. Во время открытых операций на тазобедренном суставе мы неоднократно наблюдали у молодых субъектов широкую вертлужную губу, напоминающую полузакрытую диафрагму оптических приборов. Соответственно, предпринимая попытку осмотра центрального отсека стандартными подходами повреждение вертлужной губы ожидаемо. Острая спица или игла может ее перфорировать, а тупоконечный инструмент в лучшем случае отогнет эластичный край. Травмы вертлужной губы есть показание к хирургическому лечению (1999FarjoLA_SampsonTG; 2006BharamS; 2009ParviziJ_PetersC). Однако сама артроскопия в нынешнем виде явно несет риск нарушения целостности структуры, которую мы стремимся сохранить либо восстановить. Непреднамеренная пункция вертлужной губы при артроскопии отмечена в 25% случаев (2011BadylakJS_KeeneJS).
Ортопедическим хирургам известно, сколь трудно бывает осуществить интраоперационный вывих в тазобедренном суставе, например, при удалении головки бедра во время эндопротезирования или при экзартикуляции. Одно из первых ярких описаний сложностей извлечения головки бедра из вертлужной впадины при вычленении бедра нам встретилось в монографии К. Грума (1837). Первыми подробно исследовали этот феномен W. Weber и E. Weber, показав, что причина в герметизации (1836WeberW_WeberE). В вертлужной впадине отсутствуют открытые отверстия, а зазор между полулунной поверхностью и головкой бедра заполнен синовиальной жидкостью. В эксперименте и при операции, пытаясь извлечь головку из вертлужной впадины, мы тем самым спонтанно повышаем противодействующее гидростатическое давление в центральном отсеке. По сути, хирург создает разряжение и стремится растянуть синовиальную жидкость. При попадании в центральный отсек воздуха, отрицательное гидростатическое давление внутри сменяется на атмосферное и перестает нам препятствовать. Головка начинает поддаваться тракции. Теперь мы должны преодолеть силу поверхностного натяжения синовиальной жидкости и адгезии, которые связаны с межмолекулярным взаимодействием. Далее необходимо «победить» силу упруго-эластического прижатия головки вертлужной губой и пересечь LCF. Множество сил, одновременно препятствующих деятельности хирурга, объясняет сложности при операции экзартикуляции бедра. Если удается их превозмочь, то воздух с шумом устремляется в вертлужную впадину, демонстрируя присасывающий эффект (1820PallettaGB; 1836WeberW_WeberE).
Для удержания головки бедра в состоянии подвывиха нам нужно постоянно поддерживать растяжение суставной капсулы и наружных связок, имеющих высокий модуль упругости. Согласно А.С. Обысову (1971), модуль Юнга для разных связок варьирует от 9.8 Н/мм2 до 120.0 Н/мм2 (~1.0-12.2 кг/мм). Причем отведенное бедро оказывается сонаправлено натянутой, практически нерастяжимой подвздошно-бедренной связке. Как известно, она выдерживает нагрузку 350 кг (1932ВоробьевВП; 1995МинеевКП). По В.Н. Воробьеву (1972), подвздошно-бедренная связка начинается тяжом, достигающим в ширину 5 см и толщиной до 1-1.5 см. Поэтому не удивительно, что разрыв связочного аппарата наблюдается при тяге 408-1343 кг в среднем 850 кг (1947НиколаевЛП).
Следует помнить, что при латеральном смещении головки бедра натягивается и LCF. Самая оптимистичная прочность LCF у человека по H.H. Chen и соавт. (1996) – 234±168 Н; в наблюдениях С.О. Малаховой (2001) – 310 Н; в исследованиях F. Gao и соавт. (2008) – 216,15±20,00 Н; согласно M.J. Philippon и соавт. (2014) – 204±128 Н; в экспериментах Е.П. Подрушняка (1972) у молодых лиц – 56.4±14.0 кг (или 552.72±137.2 Н). Таким образом, тракция свыше 690 H c высочайшей вероятностью частично нарушит целостность упомянутой анатомической структуры. Ослабление LCF, с нашей точки зрения, одна из предпосылок вывиха бедра после артроскопии тазобедренного сустава (2009MatsudaDK; 2016DuplantierNL_HarrisJD).
 |
| Рис. 3. Полимерная модель таза и бедренной кости (масштаб 1:1); в вырезку вертлужной впадины введен стандартный графитный карандаш «KOH-I-NOOR» диаметром 7 мм (снимок сделан автором в 2007 году). |
Усилие, которое приходится приложить тракционному устройству операционного стола, очень велико. По третьему закону Ньютона с аналогичной силой тело давит на противоупор. Как мы помним это 11.3-90.7 кг или 112-900 Н (1995McCarthyJC_BusconiB) Мягкотканные органы промежности не адаптированы для столь внушительного давления. При растяжении с этой силой менее одного часа страдают и нервы (2019BaileyTL_MaakTG). Не удивительно, что в результате возникают разрывы и некрозы кожи. Кроме этого, сдавливаются и избыточно перерастягиваются нервы, в первом случае – половой нерв и кожные нервы в области голеностопного сустава, а во втором – бедренный, седалищный и малоберцовый нерв. Авторы, изучавшие тракционное повреждение седалищного нерва, выявленное у 65% пациентов (!), рекомендовали «стараться минимизировать нагрузку и время вытяжения при артроскопии тазобедренного сустава» (2012TelleriaJJ_GlickJM). Общепризнано, что дистракция не должна превышать двух часов (2024GursoyS_ChahlaJ).
 |
| Рис. 4. Зонд, введенный в отверстие под поперечной связкой вертлужной впадины (из 1794LoderJC, без изменений). |
Вышеуказанное подвигло автора к поиску путей минимизации осложнений от вытяжения в процессе артроскопии тазобедренного сустава. К 2004 году у нас сформировалось представление о вертлужном канале (2004Архипов-БалтийскийСВ). Его образует головка бедренной кости, а также ямка и вырезка вертлужной впадины (подробнее см. Вертлужный канал. Ч. 1). Это незамкнутое, слепо заканчивающееся щелевидное пространство. Проникновение в него возможно через отверстие под поперечной связкой вертлужной впадины. После 2004 года возникла мысль об осмотре центрального отсека тазобедренного сустава через вырезку вертлужной впадины с применением артроскопа. Реализация идеи была отложена, но размышления о данном доступе не прекратились (Рис. 3).
 |
| Рис. 5. LCF – «входящая» в тазобедренный сустав через вертлужный канал; вверху – из 1890DebierreC (без изменений); внизу – из 1892PoirierPJ (без изменений). |
Литературные изыскания обнаружили, что наши умопостроения оказались неоригинальны. В канал под поперечной связкой вставлял трубку и нагнетал в нее воздух T. Schwencke, о чем сообщил в монографии Haematologia (1743). Впервые изобразил зонд в вертлужном канале J.C. Loder в монографии Tabulae anatomicae (1794) (Рис. 4). Введение иглы в «овальное отверстие» под поперечной связкой описал G.B. Palletta в Exercitationes pathologicae (1820). Синовиальную оболочку, покрывающую LCF и жировую клетчатку, обрисовывал в виде трубы, выходящей наружу через вырезку вертлужной впадины C.T. Aeby (1868). Входящую в вертлужный канал LCF, показывали на рисунке C. Debierre (1890), а также P.J. Poirier (1892) (Рис. 5). Направление проникновения в ямку вертлужной впадины через отверстие под поперечной связкой обозначил в своей монографии L. Testut (1904) (Рис. 6). J.E.S. Fraser (1920), объясняя образование LCF, писал: «Таким образом, образуется синовиальная воронка (труба), более широкая внизу, где она включает в себя прикрепление волокон [LCF], и сужающаяся на своем бедренном конце, где она прикреплена к ямке.».
 |
| Рис. 6. Стрелкой указан вход в правый вертлужный канал под поперечной связкой вертлужной впадины; обозначения: 1 — лобковая кость, 1’ — ость лобковой кости; 2 — седалищная кость; 3 — подвздошная кость; 4 — вертлужная впадина, 4’ — вертлужный край; 5 — капсула, резецированная на уровне верхней губы; 6 — запирательная перепонка, 6’ — добавочный пучок; 7 — подлобковая связка; 8 — подлобковый (запирательный) канал; 9 — отверстия, занятые жировыми дольками; 10 — седалищно-лобковое отверстие (из 1904TestutL, без изменений). |
[2]. Проход через нижний портал
С нашей точки зрения, для осмотра центрального отсека тазобедренного сустава целесообразно вводить оптическую систему артроскопа через вертлужный канал и использовать для этого нижний портал (доступ).
 |
| Рис. 7. Схематичное изображение пациента на операционном столе с примерным указанием точки нижнего портала для артроскопии тазобедренного сустава. |
Мы предлагаем пациента располагать на операционном столе в положении лежа лицом вверх. Обе ноги разводятся на 40-50º, а оперируемое бедро сгибается в тазобедренном суставе на 10-15º, выдерживая нейтральную ротацию (Рис. 7, 8). Для введения направляющей спицы, иглы или троакара надрез кожи следует выполнять на медиальной поверхности бедра поперек длинной оси сегмента на 40-50 мм ниже паховой складки. Означенная точка выше места прободения фасции кожной ветвью запирательного нерва (r. cutaneus n. obturatorius) и латеральнее полового нерва (n. pudendus). Здесь кожу преимущественно иннервируют ветви заднего кожного нерва бедра (n. cutaneus femoris posterior). Над разрезом кожи будут располагаться длинная приводящая мышца (m. adductor longus), тонкая мышца (m. gracilis) и запирательный сосудисто-нервный пучок. В предлагаемой зоне подхода к тазобедренному суставу отсутствуют крупные артериальные и венозные сосуды, а также лимфатические коллекторы, но могут присутствовать паховые лимфатические узлы (nn. limphatici inguinales superficiales et profundi). Ниже и латеральнее проходит задняя добавочная подкожная вена (v. saphena accessoria posterior). Глубже лежат мышечные ветви запирательной артерии и вены (a. et v. obturatoriae), а также ответвления медиальной, огибающей бедро артерии и вен (a. et vv. circumflexa femoris medialis) (Рис. 9). Анатомия нервов и сосудов нами сверена с фундаментальными работами: H. Gray (1908), В.В. Кованов, А.А. Травин (1963), Р.Д. Синельников, Я.Р. Синельников (1996), F. Netter (2011).
 |
| Рис. 9. Фронтальный разрез тазобедренного сустава, проходящий через ямку связки головки бедра (замороженный препарат, правая сторона, задний сегмент разреза), ввиду отсутствия отведения в тазобедренном суставе нами схематично дорисован артроскоп; обозначения: 1, головка бедренной кости; 2 — вертлужная впадина, 2’ — ее дно; 3 — вертлужный край, 3’ — поперечная связка вертлужной впадины; 4 — LCF; 5 — капсула сустава; 6 — подвздошно-поясничная мышца с серозной бурсой; 7 — ягодичный апоневроз; 7' — серозная бурса большой ягодичной мышцы; 8 — средняя ягодичная мышца; 9 — малая ягодичная мышца; 10 — сухожилие грушевидной мышцы; 11 — сухожилие внутренней запирательной мышцы; 12 — сухожилие наружной запирательной мышцы (12’); 13 — латеральная широкая мышца бедра; 14 — медиальная широкая мышца бедра; 15 — гребенчатая мышца; а — наружные подвздошные сосуды; b — глубокие бедренные артерия и вена; с — медиальные огибающие бедро сосуды; g — запирательные сосуды и нерв (из 1904TestutL, с нашими дополнениями). |
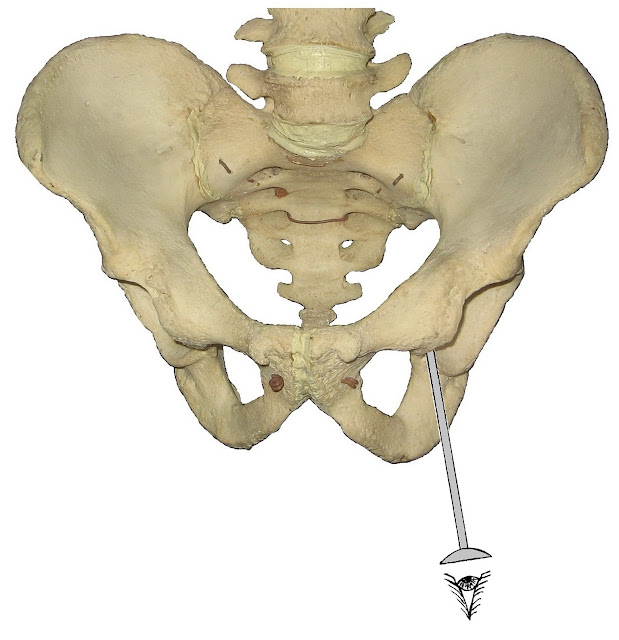 |
| Рис. 10. Таз человека, вид спереди; нами дорисовано положение артроскопа (экспонат Зоологического музея МГУ, Москва, фотография автора). |
Под дермой находится подкожная жировая клетчатка и поверхностная фасция бедра. Направляющую спицу нужно сориентировать краниально, вперед и внутрь на 10º (Рис. 10, 11). Продвигаясь указанной траекторией, мы встретим большую приводящую мышцу (m. adductor magnus), а затем наружную запирательную мышцу (m. obturatorius externus). Наша цель – наружное отверстие вертлужного канала (Рис. 12). T. Schwencke (1743) его назвал «овальное отверстие» (foramen ovale). В виде спереди поперечная связка и внешние края вырезки вертлужной впадины действительно образуют округлый вытянутый проем (Рис. 13). Овальную форму отверстие имеет и при компьютерной томографии. Однако в этом случае наружный край образует нижняя поверхность головки бедренной кости (Рис. 14).
 |
| Рис. 12. Наружное отверстие вертлужного канала (указано стрелкой); 3D-реконструкция компьютерной рентгеновской томографии; вид спереди (личное наблюдения). |
 |
| Рис. 13. Поперечная связка и вырезка правой вертлужной впадины (изображение нами повернуто в позицию, близкую к естественной, и дорисован артроскоп); обозначения: А — поверхность среза лобковой кости; B — поверхность среза седалищной кости; С — край кости между вертлужной впадиной и запирательным отверстием, образующий дно вертлужной вырезки; D — волокна поперечной связки, отходящие от переднего или лобкового угла вырезки, пересекаются под волокнами (E), отходящими от заднего, или седалищного угла, и сливаются с (F) вертлужной губой, которая продолжается через вырезку впереди поперечной связки; G — свободное пространство в вырезке, занятое жировой тканью, переходящей в LCF (из 1858HumphryGM, с нашими дополнениями). |
 |
| Рис. 14. Наружное отверстие вертлужного канала (указано стрелкой); 3D-реконструкция компьютерной рентгеновской томографии, вид снизу (личное наблюдения). |
С целью экспериментального осуществления входа в вертлужный канал нами модифицированы модели таза и бедра компании Synbone, выполненные в масштабе 1:1 из вспененного полимера. В частности, добавлены конгруэнтные суставные поверхности головки бедренной кости и вертлужной впадины, сформирована поперечная связка и вертлужная губа (Рис. 15). Так было воссоздано наружное отверстие вертлужного канала (Рис. 16).
На модели мы воспроизвели введение оболочки и артроскопа в вертлужный канал (Рис. 17). Использованный эндоскоп устаревшей модификации позволял заводить в центральный отсек и режущий инструмент (Рис. 18, 19). Тем самым в опытах смоделирована однопортальная артроскопия тазобедренного сустава нижним доступом. Близкая методика предложена для коленного сустава (2013CooperDE_FoutsB).
 |
| Рис. 17. Воспроизведение на модифицированной модели таза компании Synbone введения артроскопа в центральный отсек тазобедренного сустава (эксперимент и фотография автора). |
 |
| Рис. 18. Воспроизведение на модифицированной модели таза и бедра компании Synbone введения артроскопа и ножниц в вертлужный канал модели (эксперимент и фотография автора). |
 |
| Рис. 19. Воспроизведение на модифицированной модели таза компании Synbone введения артроскопа и ножниц в центральный отсек тазобедренного сустава (эксперимент и фотография автора). |
При подведении направляющей спицы к отверстию вертлужного канала предполагается осторожность и контроль посредством полипозиционной флюороскопии. Между внутренней поверхностью наружной запирательной мышцы (m. obturatorius externus) и нижнепередним краем вертлужной впадины располагается жировая клетчатка, в которой проходят артерии, вены и лимфатические сосуды. Особо значимы: ветвь вертлужной впадины (r. acetabularis) – продолжение медиальной артерии, огибающей бедренную кость (a. circumflexa femoris medialis), а также концевой элемент задней ветви запирательной артерии (r. posterior a. obturatoria), тоже именуемый ветвь вертлужной впадины (r. acetabularis) (1963КовановВВ_ТравинАА; 1996СинельниковРД_СинельниковЯР). Ответвлением a. acetabuli r. posterior a. obturatoria является a. lig. capitis femoris (a. lig. teres), которая заканчивается как медиальная эпифизарная артерия (1965ChapchalG; 1984SteinbergME). К вырезке вертлужной впадины спереди, а именно со стороны наружного отверстия запирательного канала (Рис. 20) подходит задняя ветвь запирательного нерва (r. posterior n. obturatorius) (1857RudingerN; 1935ГеселевичАМ; 1977ПерлинБЗ_БибиковаЛА; 1981ГолубДМ_БронивицкаяГМ). Чтобы исключить ранение кровеносных сосудов и нервов, оправдано использовать направляющую спицу без режущих кромок.
 |
| Рис. 20. Ветви медиальной, огибающей бедро артерии, запирательной артерии и запирательного нерва (из 1908GrayH, без изменений). |
В области задней стенки периферического отдела вертлужного канала начинается мощный седалищный пучок LCF (Рис. 5). В связи с этим следует стараться ввести спицу (иглу, троакар) в переднюю часть наружного отверстия вертлужного канала (Рис. 21). До момента входа направляющего приспособления в вертлужный канал, разумно осуществить внутреннюю ротацию бедра в тазобедренном суставе. Означенный прием натянет синовиальную оболочку и переднюю синовиальную складку для облегчения их прокалывание. Главное же LCF переместиться в заднюю часть ямки вертлужной впадины. Тем самым уменьшится вероятность пункционного повреждения LCF.
 |
| Рис. 21. Показано введение артроскопа впереди от LCF; удалено дно вертлужной впадины (из 1904FickR, с нашим дополнением и поворотом изображения). |
Поперечное сечение вертлужного канала переменное. В области наружного отверстия он шире, чем в середине периферического отдела. Минуя эту зону, вертлужный канал начинает расширяться. В конечной части центрального отдела его ширина и глубина уменьшается (Рис. 22).
Вертлужный канал заканчивается слепо стенками ямки вертлужной впадины и краями полулунной поверхности. Поэтому продвижение спицы (троакара, иглы) и тут важно постоянно контролировать при помощи флюороскопии. Удостоверившись во введении направляющего устройства в центральный отдел вертлужного канала, по стандартной процедуре вводится артроскопическая оболочка (стержень) диаметром 4 мм. Далее спица (проволока) удаляется и заменяется на эндоскоп. После смены спицы на оболочку с оптической системой на флюорограмме (рентгенограмме) мы должны наблюдать артроскоп непосредственно в вертлужном канале (Рис. 23).
Глубина ямки вертлужной впадины, то есть глубина центрального отдела вертлужного канала у лиц молодого возраста составляет 10-12 мм, а в среднем – 11.1±0.5 мм. С возрастом глубина уменьшается. Так, у пожилых она 5-12 мм, в среднем 7.5±0.37 мм, а в старческом возрасте – 3.5±0.25 мм (1972ПодрушнякЕП). Согласно нашим измерениям по рентгенограммам, в среднем глубина ямки вертлужной впадины лиц среднего и молодого возраста у женщин – 7.89 мм, у мужчин – 8.99 мм, а для обоих полов – 8.38 мм (2004Архипов-БалтийскийСВ). По данным К.П. Минеева, К.К. Стэльмаха (1996), высота щелевидного пространства, то есть глубина вертлужного канала, составляет 4-8 мм. Соответственно, при невыраженном остеоартрозе и без явлений протрузии артроскоп диаметром 4 мм свободно разместится в периферическом и центральном отделе вертлужного канала (Рис. 24).
 |
| Рис. 24. Распил тазобедренного сустава с дорисованным астроскопом, введенным в вертлужный канал (из 1836WeberW_WeberE, с нашим дополнением). |
Артроскопу нужно проникнуть в супрасиновиальный подотдел вертлужного канала, где циркулирует синовиальная жидкость. Для этого необходимо перфорировать синовиальную оболочку в передненижней части дна ямки вертлужной впадины (Рис. 25). Ранее направительная спица пройдет в жировой клетчатке либо между лобковым и седалищным пучком LCF и выйдет наружу в средней передней части ямки вертлужной впадины, либо появится ближе к поперечной связке меж LCF и передней стенкой вырезки вертлужной впадины. Прежде чем нагнетать жидкость или газ, следует убедиться всеми доступными методами, что дренажная система действительно сообщается с суставной полостью (проволокой, оптической системой, аспирацией, пробной порцией физиологического раствора, рентгенологически…). После введения жидкости или газа, появляется возможность дополнительно расширить пространство центрального отсека, путем аккуратной тракции руками за оперируемую ногу. В супрасиновиальном подотделе мы увидим: гиалиновый хрящ головки бедренной кости, LCF, складки синовиальной оболочки, жировую клетчатку, покрытую синовиальной мембраной, стенки ямки вертлужной впадины, а также внутренний край суставного хряща полулунной поверхности. Состояние перечисленных элементов оператор оценит глазом, проверит крючкообразным щупом и движениями бедра.
 |
| Рис. 25. Центральный отдел вертлужного канала и содержимое центрального отсека. Слева: супрасиновиальная часть с отведенной наружу и приподнятой вверх LCF, чтобы показать серповидную складку, соединяющую ее с дном, (поперечная связка вертлужной впадины на месте, нами дорисован артроскоп); 1 — LCF, 1’ — ее лобковый пучок; 1’’ — ее седалищный пучок; 2 — дно вертлужной впадины; 3 — синовиальная складка, идущая от внутренней поверхности LCF к лобковому краю дна ямки вертлужной впадины; 4 — синовиальное пространство. Справа: субсиновиальная часть с LCF, приподнятой вверх, (поперечная связка вертлужной впадины удалена); 1 — вертлужная впадина, 1’ — ее дно, 1’’ — вертлужная губа; 2 — LCF; 3 — лобковый пучок; 4 — ее седалищный пучок; 5 — вертлужная артерия с 5’ — ветвью LCF; 6 и 6’ — вены, идущие от дна вертлужной впадины (из 1904TestutL, с нашими дополнениями). |
Теоретически можно визуализировать LCF cубсиновиально до проникновения в свободное суставное пространство. Нам видится, что посредством осторожной пневмо- или гидропрепаровки и частичного удаления жировой клетчатки станет доступен для осмотра проксимальный отрезок LCF (седалищный и лобковый пучок), а также ее сосуды (Рис. 25). Топография вертлужного канала в принципе дозволяет производить реинсерцию проксимального конца, а при субсиновиальных разрывах – сшивать, реконструировать и протезировать LCF субсиновиально. Еще анатомы 19-го века отмечали, что LCF расположена внесуставно, подразумевая наличие в тазобедренном суставе «суставной» и «внесуставной» части, отграниченной синовиальной мембраной (1857RichetA). C.T. Aeby (1898) писал: синовиальная «трубка», в которой находится LCF, имеет выход наружу через вырезку вертлужной впадины. Само строение человека приглашает воспользоваться этим маршрутом. Означенное исключит «засорение» внутрисуставной среды во время операции клетками крови, тканевым детритом, бактериями, обугленными частицами, а в послеоперационном периоде, например, продуктами износа эндопротеза LCF и макрофагами, поглотившими инородные микрочастицы.
 |
| Рис. 26. Таз человека, вид с левой стороны; нами дорисованы различные положения артроскопа (экспонат Зоологического музея МГУ, Москва, фотография автора). |
Успешно проникнув в тазобедренный сустав, мы обретаем возможность более смело перемещать оптическую систему в сагиттальной плоскости (Рис. 26), а после ручной дистракции и во фронтальной. На диагностическом этапе артроскопии риск повреждения крупных внесуставных сосудов и нервов нам видится минимальным. Специализированные оболочки эндоскопов и инструмент, уменьшение диаметра оптики позволят проводить и хирургические процедуры в центральном отсека через нижний портал. Его использование не исключает сочетание с известными латеральными доступами. Из нижнего портала также можно производить осмотр передненижней и задненижней части периферического отсека.
Наша мечта – внедрить раннюю диагностику патологии тазобедренного сустава и травм LCF с использованием пункционной микрофиброскопии через нижней доступ. Снижение инвазивности и отказ от дистракции предполагает осуществимость процедуры под местной или регионарной анестезией.
[3].
Основные положительные стороны предложенной методики
- Снижение риска осложнений, связанных с тракцией.
- Снижение риска осложнений, связанных с проникновением в центральный отсек снаружи.
- Снижение стоимости расходных средств для операции.
- Косметичность операции.
- Меньшая трудоемкость и длительность.
[4].
Специфические опасности предложенной методики
- Повреждение сосудов и нервов запирательного пучка.
- Проникновение в малый таз через запирательную мембрану.
- Проникновение в забрюшинное пространство через запирательный канал.
- Пункционное повреждение хрящевого покрова головки бедра, поперечной связки, вертлужной губы и LCF.
[5].
Основные ограничения предложенной методики
- Невозможность введения в центральный отсек второго инструмента стандартного размера.
- Ограниченный обзор периферического отсека из нижнего доступа.
Читать далее: Часть 2
[6]. Список литературы
Aeby
CT. Der Bau des menschlichen Körpers mit besonderer Rücksicht auf seine
morphologische und physiologische Bedeutung Erste lieferung. Leipzig: F.C.W.
Vogel, 1868.
Aprato A, Giachino M, Masse A. Arthroscopic approach
and anatomy of the hip. Muscles, Ligaments and Tendons Journal. 2016;6(3)309-16.
pmc.ncbi.nlm.nih.gov
Ayeni OR,
Bedi A, Lorich DG, Kelly BT. Femoral neck fracture after arthroscopic
management of femoroacetabular impingement: a case report. JBJS. 2019;3(9)e47. journals.lww.com
Badylak
JS, Keene JS. Do iatrogenic punctures of the labrum affect the clinical results
of hip arthroscopy? Arthroscopy. 2011;27:761-7. arthroscopyjournal.org
Bailey TL,
Stephens AR, Adeyemi TF, Xu Y, Presson AP, Aoki SK, Maak TG. Traction time,
force and postoperative nerve block significantly influence the development and
duration of neuropathy following hip arthroscopy. Arthroscopy. 2019;35(10)2825-31.
pubmed.ncbi.nlm.nih.gov
Bharam S. Labral tears, extra-articular injuries, and
hip arthroscopy in the athlete. Clinics in sports medicine. 2006;25(2)279-92. academia.edu
Chan K, Farrokhyar F, Burrow S, Kowalczuk M, Bhandari
M, Ayeni OR. Complications following hip arthroscopy: a retrospective review of
the McMaster experience (2009–2012). Canadian Journal of Surgery.
2013;56(6)422-6. pmc.ncbi.nlm.nih.gov
Chiang CC,
Tang HC, Yang CP, Sheu H, Chuang CA, Chan YS. Risk factors for insufficient hip
distraction for safe central compartment access during hip arthroscopy:
retrospective analysis of 677 cases. Journal of Hip Preservation Surgery. 20
February 2025; hnaf009.
Chapchal G. Orthopädische
chirurgie und traumatologie der Hüfte. Stuttgart: Ferdinand Enke verlag, 1965.
Chen HH,
Li AF, Li KC, Wu JJ, Chen TS, Lee MC. Adaptations of ligamentum teres in
ischemic necrosis of human femoral head. Clin Orthop Relat Res. 1996;328:268-75. journals.lww.com
Cooper DE,
Fouts B. Single-portal arthroscopy: Report of a new technique. Arthroscopy
techniques. 2013;2(3)e265-9. sciencedirect.com
Debierre
C. Traité élémentaire d'anatomie de l'homme (anatomie descriptive et
dissection): avec notions d'organogénie et d'embryologie générale. Tome 1.
Paris: Félix Alcan, 1890.
Degen RM,
Bernard JA, Pan TJ, Ranawat AS, Nawabi DH, Kelly BT, Lyman S. Hip arthroscopy
utilization and associated complications: a population-based analysis. Journal
of hip preservation surgery. 2017;4(3)240-9. academic.oup.com
Dippmann C, Thorborg K, Kraemer O, Winge S, Hölmich P.
Symptoms of nerve dysfunction after hip arthroscopy: an under-reported
complication?. Arthroscopy: The Journal of Arthroscopic & Related Surgery.
2014;30(2)202-7. sciencedirect.com
Duplantier
NL, McCulloch PC, Nho SJ, Mather III RC, Lewis BD, Harris JD. Hip dislocation
or subluxation after hip arthroscopy: a systematic review. Arthroscopy: The
Journal of Arthroscopic & Related Surgery. 2016;32(7)1428-34. arthroscopyjournal.org
Farjo LA, Glick JM, Sampson TG. Hip arthroscopy for
acetabular labral tears. Arthroscopy: The Journal of Arthroscopic & Related
Surgery. 1999;15(2)132-7. citeseerx.ist.psu.edu
Frandsen L, Lund B, Grønbech Nielsen T, Lind M. Traction-related problems after hip arthroscopy. Journal of hip preservation surgery. 2017;4(1)54-9. pmc.ncbi.nlm.nih.gov
Frazer JES. Anatomy of the Human Skeleton. 2nd ed., London: J. & A. Churchill, 1920.
Gao F, Yang Y, Ma H. Tensile properties of iliac ligament versus femoral head ligament. J Clin Rehab Tissue Eng Res. 2008;26:5105-8. caod.oriprobe.com
Garbe
S. Zwischen Biomechanik und Pathomechanik des Femurs. Bern [etc.]: Verlag Hans
Huber, 1998.
Gray
H. Anatomy, descriptive and surgical; 17th ed. Philadelphia, New York: Lea
& Febiger, 1908.
Gupta A,
Redmond JM, Hammarstedt JE, Schwindel L, Domb BG. Safety measures in hip
arthroscopy and their efficacy in minimizing complications: a systematic review
of the evidence. Arthroscopy: The Journal of Arthroscopic & Related Surgery.
2014;30(10)1342-8. arthroscopyjournal.org
Gursoy S,
Cirdi YU, Kirac M., Chahla J. Basics of hip arthroscopy: Step‐by‐step technique.
Journal of Experimental Orthopaedics. 2024;11(2)e12021. esskajournals.onlinelibrary.wiley.com
Güven Ş, Veizi E, Naldöven ÖF, Erdoğan Y, Şahin A, Mert HÇ, Fırat A. Traction-Related Urinary Complications in Hip Arthroscopy using a perineal post: Prevalence, Risk Factors, and Outcomes. Orthopaedics & Traumatology: Surgery & Research. 13 February 2025; 104187. sciencedirect.com
Humphry
GM. A Treatise on the Human Skeleton including the Joints. Cambridge:
MacMillan and Company, 1858.
Jamil M,
Dandachli W, Noordin S, Witt J. Hip arthroscopy: indications, outcomes and
complications. International Journal of Surgery. 2018;54(B)341-4. sciencedirect.com
Kowalczuk M, Bhandari M, Farrokhyar F, Wong I, Chahal
M, Neely S, Ayeni OR. Complications following hip arthroscopy: a systematic
review and meta-analysis. Knee Surgery, Sports Traumatology, Arthroscopy. 2013;21:1669-75. academia.edu
Lo YP, Chan
YS, Lien LC, Lee MS, Hsu KY, Shih CH. Complications of hip arthroscopy:
analysis of seventy three cases. Chang Gung Med J. 2006;29(1)86-92. cgmj.cgu.edu.tw
Loder JC. Tabulae anatomicae quas ad
illustrandam humani corporis fabricam collegit et curavit. Vinariae, 1794.
Maldonado DR, Chen JW,
Walker-Santiago R, Rosinsky PJ, ShapiraJ, Lall AC, Domb BG. Forget the greater
trochanter! Hip joint access with the 12 o’clock portal in hip arthroscopy. Arthroscopy
Techniques. 2019;8(6)e575-84. sciencedirect.com
Matsuda DK. Acute iatrogenic
dislocation following hip impingement arthroscopic surgery. Arthroscopy: The
Journal of Arthroscopic & Related Surgery. 2009;25(4)400-4. arthroscopyjournal.org
McCarthy JC, Day B, Busconi B. Hip arthroscopy:
applications and technique. JAAOS-Journal of the American Academy of
Orthopaedic Surgeons. 1995;3(3)115-22. andreassauerbreymd.com
Nakano N, Khanduja V. Complications in hip
arthroscopy. Muscles, Ligaments and Tendons Journal. 2016;6(3)402-9. pmc.ncbi.nlm.nih.gov
Netter F.
Atlas of human anatomy. 6th ed. Philadelphia: Saunders Elsevier, 2011.
Palletta
GB. Exercitationes pathologicae. Mediolani: Societas Typ. e Classicis
Scriptoribus Italicis, MDCCCXX [1820].
Papavasiliou AV, Bardakos NV. Complications of arthroscopic surgery of the hip. Bone Joint Res 2012;1(7)131-44. boneandjoint.org.uk
Parvizi J, Bican O, Bender B, Mortazavi SJ, Purtill
JJ, Erickson J, Peters C. Arthroscopy for labral tears in patients with
developmental dysplasia of the hip: a cautionary note. The Journal of
arthroplasty. 2009;24(6)110-3. academia.edu
Philippon
MJ, Rasmussen MT, Turnbull TL, Trindade CA, Hamming MG, Ellman MB, Harris M,
LaPrade RF, Wijdicks CA. Structural Properties of the Native Ligamentum Teres.
Orthop J Sports Med. 2014;2(12)2325967114561962. journals.sagepub.com
Poirier
P.J. Traité d'anatomie humaine. Tome 1, Fascicule 2 / par MM. A. Charpy, ... A.
Nicolas, ... A. Prenant, ... E. Jonnesco; publié sous la direction de Paul
Poirier. Paris: L. Battaille et Cie, 1892.
Richet
A. Traité pratique d' Anatomie medico-chirurgicale. Paris: F. Chamerot, 1857.
Robertson
WJ, Kelly BT. The safe zone for hip arthroscopy: a cadaveric assessment of
central, peripheral, and lateral compartment portal placement. Arthroscopy: The
Journal of Arthroscopic & Related Surgery. 2008;24(9)1019-26. sciencedirect.com
Rüdinger N. Die
Gelenknerven des menschlichen Körpers. Erlangen: F. Enke, 1857.
Said HG, Steimer
O, Kohn D, Dienst M. Vascular obstruction at the level of the ankle joint as a
complication of hip arthroscopy. Arthroscopy. 2011;27(11)1594-6. arthroscopyjournal.org
Salas AP Mazek J, Araujo-Reyes D, Gonzalez-Campos M,
Castillo-Trevizo A, Garcia JM. The Tutankhamun technique in hip arthroscopy.
Arthroscopy techniques. 2018;7(11)e1167-71. sciencedirect.com
Salas AP, Mazek J, María AC, Taffinder DS,
Velasco-Vazquez H. Hip Arthroscopy in Adolescents Through an Extra-Capsular
Approach. Arthroscopy Techniques. 2023;12(6)e867-71. arthroscopytechniques.org
Salas AP. Radiographic and anatomic landmarks to
approach the anterior capsule in hip arthroscopy. Journal of Hip Preservation
Surgery. 2015;2(4)431-7. academic.oup.com
Schwencke
T. Haematologia, sive sanguinis historia, experimentis passim superstructa.
Accedit observatio anatomica de acetabuli ligamento interno, caput femoris
firmante, cum binis tabulis adjectis. Hagae: Jon. Mart. Husson, 1743.
Seijas R, Ares O, Sallent A, Cuscó X, Álvarez-Díaz P,
Tejedor R, Cugat R. Hip arthroscopy complications regarding surgery and early
postoperative care: retrospective study and review of literature.
Musculoskeletal surgery. 2017;101:119-31. academia.edu
Simpson J, Sadri H, Villar R. Hip arthroscopy
technique and complications. Revue de chirurgie orthopédique et
traumatologique. 2010;96(8)S287-95. sciencedirect.com
Steinberg ME. Avascular
necrosis of the femoral head. In: Surgery of the hip joint; еd. R.G. Tronzo. 2nd ed. Berlin [etc.]:
Springer-Verlag, 1984;2:1-29.
Stone AV, Howse EA, Mannava S, Miller BA, Botros D,
Stubbs AJ. Basic hip arthroscopy: Diagnostic hip arthroscopy. Arthroscopy
Techniques. 2017;6(3)e699-704. arthroscopytechniques.org
Tang HC,
Brockwell J, Dienst M. Hip arthroscopy via a peripheral compartment first
capsular-preserving technique: a step-by-step description. Journal of Hip
Preservation Surgery. 2020;7(3)596-603. academic.oup.com
Telleria JJ, Safran MR, Gardi JN, Harris AH, Glick JM.
Risk of Sciatic Nerve Traction Injury During Hip Arthroscopy—Is It the Amount
or Duration?: An Intraoperative Nerve Monitoring Study. JBJS. 2012;94(22)2025-32.
journals.lww.com
Testut
L. Traité d'anatomie humaine. Tome 1. Osteologie – Arthrologie – Miologie.
Cinquième édition, revue, corrigée et augmentee. Paris: Octave Doin, 1904.
Weber
W, Weber E. Mechanik der menschlichen Gehwerkzeuge: eine
anatomisch-physiologische Untersuchung. Gottingen: Dietrichsche Buchhandlung,
1836.
Архипов-Балтийский С.В. Рассуждение о морфомеханике. Норма: В 2-х томах. Калининград, 2004.
Воробьев
ВН. Элементы капсулы тазобедренного сустава и оперативные доступы к нему.
Ортопед., травматол. 1972;1:21-6.
Воробьев ВП. Анатомия человека: Руководство и
атлас для студентов и врачей. В 3 томах, Т.1. Москва: Медгиз, 1932.
Геселевич АМ, Лубоцкий ДН. Пособие к
практическим занятиям по топографической анатомии конечностей. Куйбышев, 1941.
Голуб ДМ, Бронивицкая ГМ. Развитие
тазобедренного сустава и его иннервации у человека. Архив анатом., гистол. и эмбриол. 1981;80(5)47-5.
Грум К. Монографиiя о радикальномъ
леченiи пахомошоночныхъ грыжъ, въ особенности по способу, основанному на
двадцати семи операцiяхъ; съ подробнымъ анатомическимъ, физiологическимъ и
патологическим разсужденiемъ о паховыхъ грыжахъ вообще, и практическимъ
разборомъ главнѣйшихъ методъ ихъ радикальнаго леченiя. С присовокупленiемъ
записки его о отнятiи членовъ, и изъятiи изъ суставовъ, операцiй, производимыхъ
на полѣ сраженiя. САНКТПЕТЕРБУРГЪ: въ типографiи Министерства внутреннихъ дѣлъ,
1837.
Кованов ВВ, Травин АА. Хирургическая анатомия нижних
конечностей. Москва, 1963.
Малахова СО. Артроскопия тазобедренного
сустава (клинико-экспериментальное исследование): дис. … канд. мед. наук.
Москва, 2001.
Минеев К. П. Операции на покровах тела и
конечностях: учеб. пособие. Ульяновск: Симбирская книга, 1995.
Минеев К.П., Стэльмах К.К. Лечение тяжелых
повреждений таза и позвоночника. Ульяновск: Симбирская книга, 1996.
Николаев ЛП. Руководство по биомеханике в
применении к ортопедии, травматологии и протезированию. Киев: Гос. мед. издат.
УССР, 1947.
Обысов АС. Надежность биологических тканей.
Москва: Медицина, 1971.
Перлин БЗ, Андриеш ВН, Бибикова ЛА.
Иннервация тазобедренного сустава человека в норме и при туберкулезном коксите.
Кишинев: Штиинца, 1977.
Подрушняк ЕП. Возрастные изменения
суставов человека. Киев: Здоров‘я, 1972.
Синельников РД, Синельников ЯР. Атлас
анатомии человека: учеб. пособие; 2-е изд. в 4-х т. Москва: Медицина, 1996.
Адрес для переписки
Сергей Архипов, эл. почта: archipovsv@gmail.com
Предпочтительное цитирование
Интернет-версия
Архипов СВ. Нижний портал для артроскопии тазобедренного сустава: пилотное экспериментальное исследование. Часть 1. Предыстория и гипотеза. О круглой связке бедра. 17.01.2025. https://kruglayasvyazka.blogspot.com/2025/01/blog-post.html
Ключевые слова
Обновление дизайна,
исправление и дополнение статьи 07.02.2025.
Статья дополнена 02.03.2025.
История статьи:
Первые публикации в интернет-журнале:
Архипов СВ. Нижний портал для артроскопии тазобедренного сустава: пилотное экспериментальное исследование. Часть 1. Предыстория и гипотеза. О круглой связке бедра. 17.01.2025. https://kruglayasvyazka.blogspot.com/2025/01/blog-post.html
Архипов СВ. Нижний портал для артроскопии тазобедренного сустава: пилотное экспериментальное исследование. Часть 2. Прототипы нижнего портала. О круглой связке бедра. 08.02.2025. https://kruglayasvyazka.blogspot.com/2025/02/2.html
Объединенная PDF версия:
Архипов СВ. Нижний портал для артроскопии тазобедренного сустава: пилотное исследование. О круглой связке бедра. 26.02.2025. https://kruglayasvyazka.blogspot.com/2025/02/blog-post.html ; DOI: 10.13140/RG.2.2.16306.72641, www.researchgate.net, academia.edu, Google Drive
NB! Добросовестная практика использования: копирование для целей критики, обзора, комментариев, исследований и частного изучения в соответствии с Законами об авторском праве: Copyright Laws of the US: 17 U.S.C. §107; Copyright Law of the EU: Dir. 2001/29/EC, art.5/3a,d; Copyright Law of the RU: ГК РФ ст.1274/1.1-2,7.











